Mở cửa 7h30 - 17h00 / T2 - CN xuyên trưa
Hơn 90% nam giới, 80% nữ giới đã hoạt động tình dục và khoảng 50% dân số thế giới sẽ bị nhiễm HPV ít nhất một lần trong suốt cuộc đời. HPV còn là nguyên nhân gây ra 4,5% trong tổng số các loại ung thư ở phụ nữ và nam giới trên toàn thế giới. Trước mức độ phổ biến và nguy hiểm do HPV gây ra, việc hiểu đúng về loại virus này đóng vai trò quan trọng. Vậy virus HPV là gì? Nguyên nhân lây nhiễm, triệu chứng đặc trưng và cách phòng ngừa như thế nào? Cùng tìm hiểu chi tiết ngay sau đây!
Bài viết tham khảo bởi BS Lê Thị Gấm – Quản lý Y khoa vùng 6 miền Bắc, Hệ thống Trung tâm tiêm chủng VNVC.
Virus HPV (tên đầy đủ là Human Papillomavirus – virus gây u nhú ở người) là các loại virus DNA sợi đôi, nhỏ, có đường kính 52 – 55 nm, không có vỏ bọc, hướng biểu mô, có chung một cấu trúc di truyền, khác biệt với polyomavirus, là một loại virus gây u nhú ở người, phổ biến và lây truyền chủ yếu qua đường tình dục.
Hiện nay, các nhà nghiên cứu đã phát hiện ra hơn 200 loại virus HPV khác nhau. Trong đó, khoảng 40 chủng lây truyền qua đường tình dục ở người. Virus HPV được chia thành hai nhóm: HPV nguy cơ thấp và HPV nguy cơ cao.
Tất cả các loại HPV có thể sống trong một số tế bào nhất định gọi là tế bào biểu mô vảy. Đây là những tế bào bình thường được tìm thấy trên bề mặt da bà trên bề mặt niêm mạc, phân loại như sau:
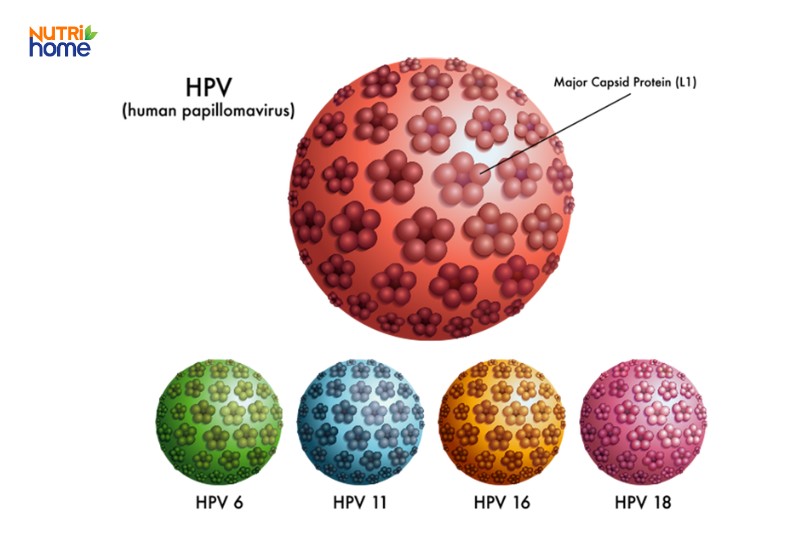
HPV có hơn 200 tuýp, trong đó có HPV 6, 11, 16 và 18 gây bệnh phổ biến.
HPV là virus u nhú ở người, rất dễ lây nhiễm, nguy cơ gây ra các mụn cóc sinh dục hoặc thay đổi tế bào dẫn đến ung thư. Vậy đường lây truyền và cơ chế lây nhiễm của HPV như thế nào?
Có nhiều con đường lây truyền HPV qua các vị trí niêm mạc khác nhau, bao gồm tự nhiễm và lây truyền giữa các cá nhân.
Quá trình tự nhiễm HPV có thể xảy ra thông qua tiếp xúc trung gian với tay hoặc thông qua việc phát tán virus ở vùng hậu môn sinh dục. Đặc biệt, HPV rất bền với nhiệt và khô ở môi trường bên ngoài, nên khả năng lây truyền không qua đường tình dục cũng có thể xảy ra, chẳng hạn như tiếp xúc lâu dài với quần áo bị nhiễm trùng.
Viêc lây truyền giữa các cá nhân bao gồm lây truyền quanh sinh, lây truyền qua đường tình dục (miệng, hậu môn và gián tiếp qua tiếp xúc bằng tay), cụ thể như sau:
Theo thống kê ở nhóm phụ nữ trong độ tuổi từ 18 – 69, cho thấy nhiễm HPV qua âm đạo xuất hiện ở 45,2%, nhiễm HPV qua đường miệng ở 4,1%, nhiễm kép ở 3% và nhiễm trùng đồng thời ở 1,1%. Đối với việc quan hệ tình dục đồng tính, nguy cơ nhiễm trùng HPV qua đường miệng là 19,3% nếu bạn tình bị nhiễm trùng sinh dục.
Virus gây u nhú ở người (HPV) là nguyên nhân hàng đầu dẫn đến các bệnh lý nguy hiểm như ung thư cổ tử cung, mụn cóc sinh dục và ung thư vòm họng. Tuy nhiên, nhiều người vẫn còn chủ quan vì chưa hiểu rõ HPV lây qua đường nào để có biện pháp phòng ngừa chủ động trong sinh hoạt hàng ngày. Việc nắm vững các con đường phát tán của virus là bước đầu tiên và quan trọng nhất để bảo vệ sức khỏe bản thân và bạn đời.
Một cá nhân có nguy cơ bị nhiễm HPV cao hơn nếu người đó đã từng có nhiều bạn tình tại bất kỳ thời điểm nào hoặc trở thành bạn tình của người đã từng quan hệ nhiều lần. Ngoài ra, hoạt động tình dục khi tuổi còn quá nhỏ cũng khiến nguy cơ lây bệnh tăng cao, cũng như các tiền sử mắc bệnh đường tình dục khác như mụn cóc sinh dục, xét nghiệm Pap bất thường hoặc ung thư cổ tử cung/ dương vật ở cá nhân hoặc bạn tình.
Ngoài hoạt động tình dục, tuổi tác cũng là một trong những yếu tố quyết định nguy cơ nhiễm HPV. Hầu hết các bệnh ung thư cổ tử cung phát sinh tại điểm nối vảy – cột giữa biểu mô trụ của cổ tử cung trong và biểu mô vảy của cổ tử cung ngoài. Tại vị trí này, liên tục xảy ra những thay đổi chuyển sản. Các hoạt động chuyển sản lớn nhất xảy ra ở tuổi dậy thì và lần mang thai đầu tiên, sau đó giảm dần khi mãn kinh. Do đó, nhiễm HPV phổ biến nhất ở phụ nữ trẻ hoạt động tình dục, từ 18 đến 30 tuổi và giảm mạnh sau 30 tuổi.
Đối với tình huống ung thư cổ tử cung thường được phát hiện phổ biến ở phụ nữ trên 35 tuổi là sự phản ánh tình trạng nhiễm HPV ở độ tuổi trẻ và tiến triển chậm thành ung thư. Tình trạng nhiễm trùng dai dẳng phổ biến hơn ở các loại HPV gây ung thư có nguy cơ cao và là yếu tố quyết định quan trọng trong quá trình phát triển ung thư cổ tử cung.
Các chuyên gia cho rằng, một người có nguy cơ nhiễm HPV và tiến triển nặng cũng phụ thuộc nhiều vào yếu tố miễn dịch của cơ thể. Phản ứng miễn dịch chính đối với HPV là qua trung gian tế bào, vậy nên các tình trạng làm suy yếu khả năng miễn dịch qua trung gian tế bào như ghép thận hoặc bệnh do virus sẽ làm tăng nguy cơ mắc phải và tiến triển của HPV.
Ngoài ra, nguy cơ nhiễm HPV dường như cũng bị ảnh hưởng bởi các yếu tố khác như hút thuốc lá, số lần sinh con, sử dụng thuốc tránh thai… Sự ức chế miễn dịch tại chỗ do hút thuốc lá và hoạt động gây đột biến của các thành phần thuốc lá đã được chứng minh trong các tế bào cổ tử cung và có thể góp phần vào sự tồn tại của HPV hoặc chuyển đổi ác tính tương tự như đã thấy ở phổi.
Dấu hiệu bị nhiễm HPV thường không rõ ràng, phần lớn người nhiễm không có triệu chứng cụ thể. Tuy nhiên, một số biểu hiện có thể bao gồm:
Có thể xuất hiện ở tay, chân, miệng, họng (ít gặp, thường do chủng HPV khác gây ra).
Hầu hết các trường hợp nhiễm HPV không dẫn đến ung thư hay các biến chứng nguy hiểm. Tuy nhiên, có một số trường hợp nhiễm HPV nguy cơ cao dẫn đến biến đổi tế bào, phụ thuộc vào thông tin chứa trong DNA của tế bào – DNA là hóa chất trong tế bào tạo nên gen của con người, kiểm soát cách thức hoạt động của tế bào.
Virus HPV là tác nhân chính gây mụn cóc sinh dục và nhiều bệnh ung thư nguy hiểm như ung thư cổ tử cung, hậu môn, vòm họng, dương vật, âm hộ và âm đạo. Cụ thể, virus HPV liên quan đến 90% ca ung thư hậu môn, 78% ung thư âm đạo, 60% ung thư vòm họng, 50% ung thư dương vật và 25% ung thư âm hộ. Loại virus này có tính ổn định cao, ít đột biến và đã tồn tại lâu đời, là nguyên nhân hàng đầu gây ung thư cổ tử cung ở phụ nữ.
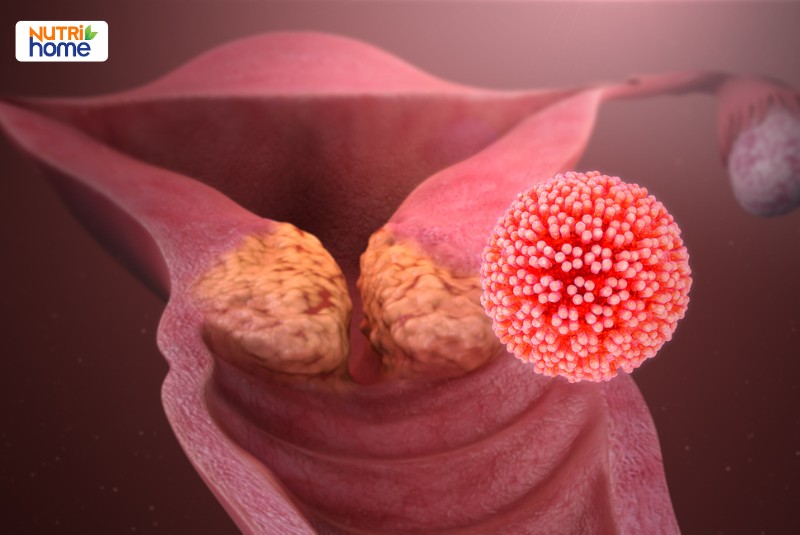
Nhiễm trùng HPV tiềm ẩn gây ra bệnh mụn cóc sinh dục, loạn sản, tiền ung thư và ung thư nguy hiểm.
Các phương pháp phục vụ cho quá trình chẩn đoán nhiễm HPV được chỉ định gồm các
Trong một số trường hợp biểu hiện triệu chứng đặc trưng, các bác sĩ có thể chẩn đoán nhiễm HPV dựa trên các dấu hiệu nổi bật, chẳng hạn như xuất hiện hiện tượng u nhú trên niêm mạc sinh dục (mụn cóc, mụn thịt có màu hồng nhạt hoặc trắng sữa), cơ quan sinh dục có cảm giác ngứa ngáy khó chịu, tiết nhiều dịch có mùi hôi, vùng kín bị lở loét chảy máu, nữ giới có hiện tượng khí hư màu nâu, có lẫn máu…
Tuy nhiên, có dạng thức khám lâm sàng không đủ nhạy để phát hiện nhiễm HPV sinh dục tiềm ẩn hoặc dưới lâm sàng. Để biết xác định chính xác việc nhiễm HPV cũng như mức độ nghiêm trọng, cần phải thực hiện các xét nghiệm chuyên sâu để cho ra kết quả đúng và ra kết hoạch điều trị kịp thời.
Xét nghiệm Pap smear (tầm soát ung thư cổ tử cung) là một trong những phương pháp được nhiều phụ nữ lựa chọn. Đây là dạng xét nghiệm HPV sàng lọc ung thư ở phần dưới, hẹp của tử cung (nằm phía trên âm đạo), được gọi là cổ tử cung. Các chuyên gia sẽ lấy mẫu dịch âm đạo bằng dụng cụ mỏ vịt và chải mềm
Cần lưu ý, xét nghiệm này chỉ ở mức tầm soát, không thể phát hiện ung thư mà thay vào đó, sẽ cho ra kết bất thường ở cổ tử cung. Vì vậy, xét nghiệm cho ra kết quả dương tính không có nghĩa sẽ bị ung thư cổ tử cung. Mà là cơ sở để các chuyên gia đề nghị thực hiện xét nghiệm HPV và sàng lọc thường xuyên hoặc lâu hơn bình thường.
Những thay đổi tế bào ở cổ tử cung dẫn đến ung thư phải mất nhiều năm mới phát hiện được. Vì vậy, trong trường hợp có kết quả dương tính với HPV, người bệnh cần phải thực hiện sàng lọc theo định kỳ để can thiệp kịp thời, thay vì điều trị những thay đổi ở cổ tử cung do nhiễm.
Theo như Hiệp hội Sản Phụ khoa Hoa Kỳ, phụ nữ trong độ tuổi trên 21 – 29, nên lặp lại xét nghiệm Pap smear mỗi 3 năm/ lần. Đối với phụ nữ từ 30 tuổi trở lên, thời gian thực hiện xét nghiệm sẽ tùy thuộc vào kết quả xét nghiệm trước đó.
Xét nghiệm ThinPrep Pap là phương pháp xét nghiệm tế bào học dạng lỏng đầu tiên trong sàng lọc ung thư cổ tử cung. Trong hơn hai thập kỷ, xét nghiệm ThinPrep Pap đã góp phần làm giảm đáng kể tỷ lệ ung thư cổ tử cung:
Xét nghiệm DNA của HPV là một trong những phương pháp hữu hiệu và tiên tiến trong việc tầm soát và góp phần chẩn đoán sớm ung thư cổ tử cung ở phụ nữ. Xét nghiệm HPV DNA được thực hiện từ việc lấy nhẹ nhàng mẫu từ cổ tử cung, sau đó tiến hành xét nghiệm để kiểm tra DNA của virus HPV.
Trước khi thực hiện bài xét nghiệm, các chuyên gia khuyến cáo không nên làm những điều sau trong vòng 24 giờ, bao gồm quan hệ tình dục, thụt rửa bộ phận sinh dục, sử dụng băng vệ sinh…
Những biện pháp phòng ngừa nhiễm virus HPV hiệu quả nhất được các chuyên gia khuyến nghị như sau:
Vắc xin phòng HPV ước tính có thể ngăn ngừa tới 90% các bệnh ung thư do HPV và mụn cóc sinh dục. Ủy ban Cố vấn về Thực hành Tiêm chủng của Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) đã theo dõi và nghiên cứu chặt chẽ chứng minh vắc xin HPV là an toàn, với hơn 135 triệu liều vắc xin HPV đã được triển khai tiêm chủng kể từ khi cấp phép.
Danh sách vắc xin phòng HPV cho nam và nữ giới
| Tên vắc xin | Gardasil | Gardasil 9 |
| Phòng bệnh | Phòng ngừa 4 chủng HPV gây ung thư cổ tử cung, âm hộ, âm đạo, các tổn thương tiền ung thư và loạn sản, mụn cóc sinh dục, các bệnh lý do nhiễm virus HPV | Phòng ngừa 9 chủng HPV gây ung thư cổ tử cung, âm hộ, âm đạo, các tổn thương tiền ung thư và loạn sản, mụn cóc sinh dục, các bệnh lý do nhiễm virus HPV |
| Đối tượng | Chỉ định dành cho trẻ em gái và phụ nữ trong độ tuổi từ 9 – 26 tuổi. | Chỉ định cho nam và nữ giới từ 9 – 45 tuổi. |
| Lịch tiêm | Lịch tiêm gồm 3 mũi: – Mũi 1: Lần tiêm đầu tiên – Mũi 2: 2 tháng sau mũi 1 – Mũi 3: 4 tháng sau mũi 2 |
Người từ tròn 9 tuổi đến dưới 15 tuổi, phác đồ tiêm gồm 2 mũi: – Mũi 1: lần tiêm đầu tiên trong độ tuổi- Mũi 2: cách mũi 1 từ 6 – 12 tháng.Nếu mũi 2 tiêm cách mũi 1 < 5 tháng, cần tiêm mũi 3 cách mũi 2 ít nhất 3 tháng.Phác đồ 3 mũi (0-2-6): – Mũi 1: lần tiêm đầu tiên trong độ tuổi- Mũi 2: cách mũi 1 ít nhất 2 tháng- Mũi 3: cách mũi 2 ít nhất 4 thángNgười từ tròn 15 tuổi đến 45 tuổi, phác đồ tiêm gồm 3 mũi: – Mũi 1: lần tiêm đầu tiên trong độ tuổi- Mũi 2: cách mũi 1 ít nhất 2 tháng – Mũi 3: cách mũi 2 ít nhất 4 tháng. |
Để tham khảo chi tiết về vắc xin phòng HPV tại Hệ thống trung tâm tiêm chủng VNVC, Khách hàng có thể liên hệ trực tiếp với VNVC thông qua hotline 028.7102.6595 hoặc inbox qua fanpage facebook VNVC – Trung tâm Tiêm chủng Trẻ em & Người lớn hoặc đến ngay các trung tâm tiêm chủng VNVC trên toàn quốc để được nhân viên chăm sóc Khách hàng hướng dẫn chi tiết, được bác sĩ thăm khám sàng lọc, tư vấn sức khỏe và chỉ định tiêm ngừa phù hợp.
Ngoài tiêm vắc xin phòng HPV, việc thực hiện quan hệ tình dục an toàn bao gồm sử dụng bao cao su, không quan hệ bừa bãi với nhiều người… là một trong những cách hiệu quả để giảm nguy cơ nhiễm virus HPV cũng như các bệnh lây truyền qua đường tình dục khác. Nghiên cứu đã chỉ ra, nữ giới có bạn tình sử dụng bao cao su trong suốt quá trình quan hệ tình dục có khả năng mắc bệnh nhiễm trùng sinh dục mới thấp hơn 70% so với những phụ nữ có bạn tình sử dụng bao cao su ít hơn 5% thời gian.
Tuy nhiên, việc sử dụng bao cao su có thể không bảo vệ hoàn toàn cho cá nhân khỏi việc tiếp xúc với HPV. Vì virus này có thể lây truyền qua tiếp xúc với các mô ở môi, bìu hoặc hậu môn bị nhiễm bệnh không được bao cao su bảo vệ.
Vệ sinh cá nhân và thay đổi lối sinh hoạt là một trong những yếu tố góp phần giảm nguy cơ lây nhiễm HPV hiệu quả. Đặc biệt là sau mỗi lần quan hệ tình dục, cần phải vệ sinh sạch sẽ vùng kín để giảm nguy cơ vi khuẩn, virus xâm nhập vào cơ thể và gây bệnh. Cần lưu ý không sử dụng các sản phẩm gây kích ứng vùng kín và nên thay đổi đồ lót theo định kỳ. Tuyệt đối không để vùng kín bị ẩm ướt sẽ tạo điều kiện thuận lợi cho các tác nhân có hại gây bệnh.
Các nghiên cứu chỉ ra, hút thuốc cũng dẫn đến suy giảm miễn dịch, làm tăng nguy cơ mắc ung thư do HPV gây ra, thống kê cho thấy nguy cơ nhiễm HPV gây ung thư cổ tử cung cao gấp 2 lần ở phụ nữ hút thuốc. Ngoài ra, béo phì cũng là một yếu tố nguy cơ quan trọng, dẫn đến tình trạng kháng insulin và làm viêm mãn tính, tăng nguy cơ lây nhiễm HPV, nên cần kiểm soát cân nặng hiệu quả.
Chế độ ăn uống bổ dưỡng có chứa trái cây, rau, chất chống oxy hóa, uống nhiều nước và các chất dinh dưỡng khác có tác dụng “thần kỳ” đối với chức năng miễn dịch, có thể ngăn ngừa nhiễm trùng HPV xâm nhập vào cơ thể hiệu quả.
Vì các tổn thương tiền ung thư do HPV gây ra phải mất nhiều năm, khoảng 15 – 20 năm mới chuyển thành ung thư nên việc thực hiện sàng lọc định kỳ đóng vai trò quan trọng trong việc phát hiện sớm, can thiệp, kiểm soát và điều trị thành công bệnh.
Tại Bệnh viện Đa khoa Tâm Anh (BVĐK TA) cung cấp dịch vụ khám sàng lọc và tầm soát ung thư cổ tử cung chuyên nghiệp, uy tín, đầu tư trang thiết bị tiên tiến, hiện đại đạt chuẩn quốc tế, cùng đội ngũ bác sĩ, chuyên gia giàu kinh nghiệm, chuyên môn cao.

Thực hiện các biện pháp khám sàng lọc định kỳ để hạn chế nguy cơ biến chứng nguy hiểm do HPV.
Một số yếu tố như kích thước, giai đoạn và các đặc điểm mô học của khối u, sự liên quan của hạch bạch huyết, các yếu tố nguy cơ biến chứng do phẫu thuật hoặc xạ trị và thói quen sinh hoạt của bệnh nhân, sẽ quyết định quá trình điều trị và thời gian có thể hồi phục. Nhìn chung, các tổn thương biểu mô không xâm lấn chỉ được phát hiện dưới kính hiển vi được điều trị bằng các thủ thuật cắt bỏ nông như liệu pháp lạnh hoặc liệu pháp laser:
Khi một bệnh nhân được chẩn đoán ung thư liên quan đến HPV, các bác sĩ sẽ xem xét giai đoạn và mức độ nghiêm trọng của bệnh để đưa ra phương án và phác đồ điều trị phù hợp. Thông thường, để điều trị ung thư liên quan đến HPV, các bác sĩ sẽ chỉ định những cách như sau:
Virus HPV là một trong những tác nhân hàng đầu gây bệnh ở đường sinh dục cho nam và nữ giới, khả năng lây nhiễm khá cao và hầu hết mọi người đều nhiễm HPV ít nhất một lần trong đời. Phần lớn các trường hợp nhiễm bệnh đều không biểu hiện triệu chứng và cơ thể đào thải virus sau một khoảng thời gian. Tuy nhiên, cũng có nhiều trường hợp virus HPV ủ bệnh, gây biến đổi tế bào dẫn đến ung thư, ảnh hưởng nặng nề đến sức khỏe, thậm chí tử vong.