Mở cửa 7h30 - 17h00 / T2 - CN xuyên trưa
Mỗi năm, hàng nghìn phụ nữ tại Việt Nam được chẩn đoán mắc ung thư cổ tử cung, trong đó nhiều trường hợp đã ở giai đoạn muộn. Đây là căn bệnh âm thầm tiến triển nhưng hoàn toàn có thể phòng ngừa nếu được phát hiện sớm. Tuy nhiên, phần lớn phụ nữ chưa thực sự hiểu rõ các dấu hiệu cảnh báo, nguyên nhân tiềm ẩn và cách điều trị hiệu quả. Việc trang bị kiến thức y khoa chính xác là bước đầu tiên để bảo vệ sức khỏe sinh sản và tính mạng. Vậy làm thế nào để nhận biết và kiểm soát căn bệnh này trước khi quá muộn?
Bài viết được tư vấn chuyên môn bởi Bác sĩ Nguyễn Văn Quảng – Quản lý Y khoa vùng 4 – miền Bắc, Hệ thống Trung tâm tiêm chủng VNVC.

Ung thư cổ tử cung là bệnh lý ác tính xuất phát từ các tế bào tại cổ tử cung, thường do nhiễm virus HPV dai dẳng. Bệnh phát triển âm thầm qua nhiều giai đoạn, nếu phát hiện sớm có thể điều trị hiệu quả và giảm nguy cơ tử vong.
Bệnh thường bắt đầu từ những thay đổi bất thường của tế bào bề mặt cổ tử cung, được gọi là loạn sản hoặc tổn thương tiền ung thư. Theo Tổ chức Y tế Thế giới (WHO), ung thư cổ tử cung là nguyên nhân gây tử vong do ung thư đứng hàng thứ tư ở phụ nữ trên toàn cầu.
Ung thư cổ tử cung được phân loại thành hai dạng chính: ung thư biểu mô tế bào vảy (chiếm 80 – 90% trường hợp) và ung thư tuyến (chiếm 10 – 20%). Hầu hết trường hợp ung thư cổ tử cung liên quan đến nhiễm HPV, đặc biệt là các chủng nguy cơ cao như HPV 16, HPV 18… HPV lây truyền qua tiếp xúc da kề da, chủ yếu qua quan hệ tình dục, gây tổn thương tế bào cổ tử cung và dẫn đến sự phát triển của tế bào bất thường.
Trong hầu hết các trường hợp, ung thư cổ tử cung tiến triển âm thầm qua nhiều năm. Các tổn thương tiền ung thư thường không gây triệu chứng và chỉ được phát hiện thông qua các xét nghiệm tầm soát định kỳ. Tuy nhiên, nếu không được chẩn đoán và điều trị sớm, bệnh có thể di căn sang các cơ quan khác, đe dọa tính mạng người bệnh.
Nguyên nhân chính và phổ biến nhất gây ra ung thư cổ tử cung là nhiễm trùng dai dẳng với một số type HPV – loại virus gây u nhú ở người, lây truyền qua đường tình dục. Theo nghiên cứu, hiện có hơn 200 type HPV khác nhau, trong đó HPV 16 và HPV 18 là 2 trong 14 type HPV có nguy cơ cao, gây hơn 70% số ca ung thư cổ tử cung trên toàn thế giới.
Mặc dù phần lớn phụ nữ nhiễm HPV sẽ đào thải khỏi cơ thể, nhưng có một số trường hợp, virus tồn tại lâu dài trong cơ thể, gây ra những thay đổi bất thường ở các tế bào cổ tử cung, dẫn đến tổn thương tiền ung thư và ung thư.
Bên cạnh nhiễm HPV, một số yếu tố nguy cơ khác có thể làm tăng khả năng phát triển ung thư cổ tử cung như:
Kiểm soát các yếu tố nguy cơ thông qua lối sống lành mạnh và tiêm vắc xin HPV là cách hiệu quả để giảm nguy cơ mắc bệnh.
Trong giai đoạn đầu, ung thư cổ tử cung thường không có triệu chứng rõ ràng. Do đó, việc tầm soát định kỳ đóng vai trò cực kỳ quan trọng trong việc phát hiện sớm bệnh. Khi bệnh phát triển, các triệu chứng trở nên rõ rệt hơn và có thể ảnh hưởng nghiêm trọng đến sức khỏe.
Ở giai đoạn sớm, ung thư cổ tử cung thường có các triệu chứng rõ ràng, dễ bị nhầm lẫn với các tình trạng lành tính. Các dấu hiệu phổ biến bao gồm:

Ung thư cổ tử cung có thể gây đau vùng chậu, ra máu âm đạo bất thường…
Các triệu chứng này không đặc hiệu và có thể liên quan đến các bệnh lý khác như viêm cổ tử cung hoặc u xơ tử cung. Do đó, việc tham khảo ý kiến bác sĩ và thực hiện xét nghiệm tầm soát là cần thiết để xác định nguyên nhân.
Khi ung thư cổ tử cung tiến triển, các triệu chứng trở nên nghiêm trọng hơn, phản ánh sự lan rộng của khối u. Các dấu hiệu bao gồm:
Các triệu chứng này thường xuất hiện khi ung thư đã lan đến các mô lân cận hoặc di căn xa. Việc nhận biết và can thiệp sớm khi có các dấu hiệu này có thể cải thiện kết quả điều trị và giảm nguy cơ biến chứng.
Ung thư cổ tử cung được phân loại theo hệ thống FIGO (Liên đoàn Sản phụ khoa Quốc tế), dựa trên mức độ lan rộng của bệnh. Hệ thống này chia bệnh thành các giai đoạn từ I đến IV, với các đặc điểm cụ thể:
Mỗi giai đoạn có đặc điểm mô học riêng, từ tổn thương tiền ung thư đến các khối u xâm lấn và di căn ở giai đoạn IV. Giai đoạn bệnh ảnh hưởng trực tiếp đến lựa chọn điều trị: các giai đoạn sớm (I, II) thường được điều trị bằng phẫu thuật hoặc xạ trị, trong khi các giai đoạn muộn (III, IV) yêu cầu kết hợp xạ trị, hóa trị và đôi khi phẫu thuật giảm nhẹ. Việc xác định chính xác giai đoạn thông qua chẩn đoán hình ảnh và sinh thiết là yếu tố then chốt để tối ưu hóa kết quả điều trị.
Chẩn đoán ung thư cổ tử cung bao gồm các phương pháp tầm soát để phát hiện sớm và các xét nghiệm xác định để đánh giá mức độ bệnh. Sự kết hợp giữa các phương pháp này giúp xác định giai đoạn và lập kế hoạch điều trị phù hợp.
Tầm soát ung thư cổ tử cung nhằm phát hiện các bất thường trước khi triệu chứng xuất hiện, đóng vai trò quan trọng trong việc giảm tỷ lệ mắc và tử vong. Các phương pháp phổ biến bao gồm:
Tầm soát định kỳ giúp phát hiện các tổn thương tiền ung thư, cho phép can thiệp sớm trước khi bệnh tiến triển. Các chương trình tầm soát hiệu quả đã giảm đáng kể tỷ lệ ung thư cổ tử cung ở các quốc gia phát triển.
Khi kết quả tầm soát bất thường, các xét nghiệm bổ sung được thực hiện để xác định sự hiện diện của ung thư, bao gồm:

Soi cổ tử cung có thể đánh giá mức độ tổn thương của bệnh nhân ung thư cổ tử cung.
Kết quả từ các xét nghiệm này cung cấp thông tin chi tiết để xác định giai đoạn bệnh và định hướng điều trị, từ phẫu thuật cho các giai đoạn sớm đến kết hợp xạ trị và hóa trị cho các giai đoạn muộn.
Phương pháp điều trị ung thư cổ tử cung phụ thuộc vào giai đoạn bệnh, sức khỏe tổng quát và mong muốn bảo tồn khả năng sinh sản của bệnh nhân. Các phương pháp chính bao gồm phẫu thuật, xạ trị và hóa trị, thường được kết hợp để đạt hiệu quả tối ưu.
Phẫu thuật là phương pháp điều trị chính cho ung thư cổ tử cung ở giai đoạn sớm. Mục tiêu của phẫu thuật là loại bỏ khối u và các mô ung thư xung quanh.
Phẫu thuật thường mang lại hiệu quả cao ở giai đoạn sớm, nhưng có thể gây biến chứng như vô sinh hoặc tổn thương các cơ quan lân cận.
Xạ trị sử dụng tia năng lượng cao để tiêu diệt tế bào ung thư. Các hình thức xạ trị bao gồm:
Xạ trị thường được kết hợp với hóa trị (gọi là hóa xạ đồng thời) để tăng hiệu quả điều trị triệt căn, đặc biệt ở các giai đoạn tiến triển. Tuy nhiên, xạ trị có thể gây tác dụng phụ như mệt mỏi, tổn thương da hoặc rối loạn chức năng bàng quang và ruột.
Hóa trị sử dụng thuốc để tiêu diệt tế bào ung thư, thường được áp dụng ở giai đoạn tiến xa hoặc khi ung thư tái phát. Các thuốc phổ biến bao gồm cisplatin và paclitaxel, được tiêm qua tĩnh mạch hoặc uống theo chu kỳ. Hóa trị có thể được sử dụng đơn lẻ để giảm triệu chứng ở giai đoạn muộn hoặc kết hợp với xạ trị để tăng hiệu quả.
Hóa trị giúp kiểm soát sự phát triển của khối u và giảm triệu chứng, nhưng có thể gây tác dụng phụ như buồn nôn, rụng tóc, mệt mỏi và tăng nguy cơ nhiễm trùng. Ngoài ra, các phương pháp điều trị mới hơn như liệu pháp nhắm trúng đích (target therapy) và liệu pháp miễn dịch (immunotherapy) đang được nghiên cứu và áp dụng cho một số trường hợp ung thư cổ tử cung tiến triển hoặc tái phát, mang lại hy vọng mới cho bệnh nhân.
Ung thư cổ tử cung và các phương pháp điều trị có thể gây ra nhiều biến chứng, ảnh hưởng đến chất lượng cuộc sống của bệnh nhân. Các biến chứng chính bao gồm:
Việc quản lý biến chứng đòi hỏi sự theo dõi chặt chẽ, sử dụng thuốc giảm đau, điều trị hỗ trợ và phối hợp đa chuyên khoa để cải thiện chất lượng cuộc sống.
Tiên lượng của ung thư cổ tử cung phụ thuộc vào giai đoạn bệnh khi chẩn đoán, tuổi tác, sức khỏe tổng quát và đáp ứng với điều trị. Theo nghiên cứu, tỷ lệ sống sót sau 5 năm theo giai đoạn lần lượt:

Theo nghiên cứu, tỷ lệ sống trung bình của bệnh nhân ung thư cổ tử cung sau 5 năm là khoảng 67%.
Các yếu tố ảnh hưởng đến tiên lượng bao gồm độ tuổi (phụ nữ trẻ thường đáp ứng tốt hơn), tình trạng sức khỏe tổng quát, loại mô học (ung thư biểu mô tế bào vảy có tiên lượng tốt hơn ung thư tuyến) và khả năng tiếp cận điều trị. Phát hiện sớm và điều trị kịp thời là yếu tố then chốt để cải thiện tỷ lệ sống sót và chất lượng cuộc sống.
Ung thư cổ tử cung có thể phòng ngừa hiệu quả nhờ vào các biện pháp can thiệp y tế và lối sống khoa học như:
Vaccine HPV là biện pháp phòng ngừa chủ động giúp giảm nguy cơ mắc ung thư cổ tử cung do virus HPV gây ra, đặc biệt là các chủng nguy cơ cao như HPV-16 và HPV-18. Tổ chức Y tế Thế giới khuyến cáo nên tiêm phòng cho bé gái từ 9-14 tuổi, trước khi có quan hệ tình dục lần đầu. Người lớn từ 15 đến 26 tuổi vẫn có thể tiêm nếu chưa nhiễm HPV. Hiện có ba loại vaccine được sử dụng phổ biến: Cervarix, Gardasil và Gardasil 9, với số liều tiêm tùy theo độ tuổi. Việc tiêm đúng lịch giúp đạt hiệu quả bảo vệ tối ưu.
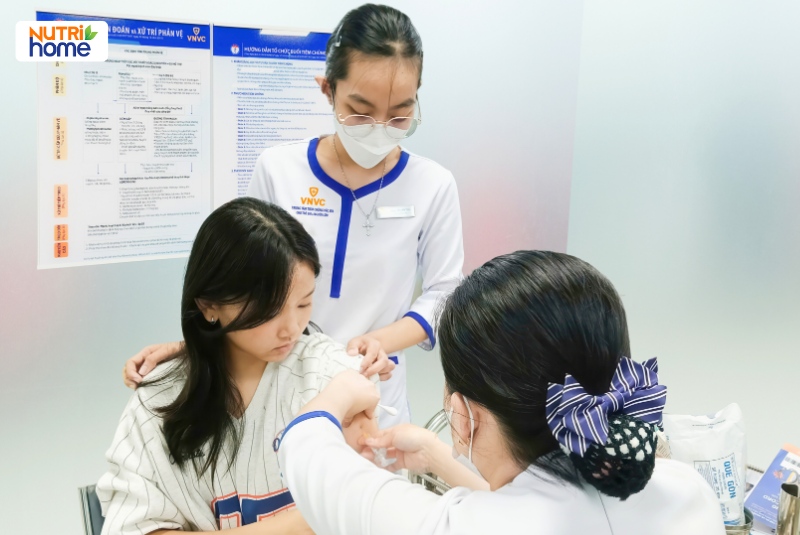
Tiêm phòng HPV là biện pháp hiệu quả, an toàn và tiết kiệm nhất để đẩy lùi tác nhân gây ung thư cổ tử cung.
Hiện nay, Hệ thống tiêm chủng VNVC đang có đầy đủ các loại vắc xin phòng HPV thế hệ mới tại hàng trăm trung tâm trên toàn quốc, bao gồm: vắc xin Gardasil và vắc xin Gardasil 9 (Mỹ), được nhập khẩu chính hãng từ hãng vắc xin MSD hàng đầu trên toàn cầu, đảm bảo chất lượng cao. 100% vắc xin được bảo quản trong hệ thống kho lạnh và dây chuyền lạnh (Cold Chain) đạt chuẩn GSP tiêu chuẩn quốc tế; cam kết thực hiện quy trình tiêm chủng an toàn toàn diện; mang đến dịch vụ Khách hàng chuyên nghiệp, tận tâm, thân thiện cùng mức giá hợp lý, luôn bình ổn và nhiều ưu đãi.
Tầm soát định kỳ giúp phát hiện các tổn thương tiền ung thư hoặc ung thư ở giai đoạn sớm, trước khi triệu chứng xuất hiện. Phụ nữ nên bắt đầu xét nghiệm Pap smear từ 21 tuổi, thực hiện mỗi 3 năm. Từ 30 – 65 tuổi, xét nghiệm kết hợp Pap smear và HPV DNA được khuyến nghị mỗi 5 năm. Phụ nữ có nguy cơ cao (như nhiễm HIV hoặc nhiều bạn tình) có thể cần tầm soát thường xuyên hơn. Tầm soát giúp phát hiện các bất thường như loạn sản, cho phép điều trị kịp thời để ngăn chặn sự tiến triển thành ung thư cổ tử cung.
Hầu hết các ca bệnh đều có liên quan mật thiết đến việc nhiễm virus HPV kéo dài, dẫn đến những tổn thương ác tính tại biểu mô cổ tử cung. Chính vì vậy, thực hiện các biện pháp phòng tránh ung thư cổ tử cung thông qua việc quan hệ tình dục an toàn và vệ sinh cá nhân đúng cách đóng vai trò cực kỳ quan trọng. Sự hiểu biết đầy đủ về các yếu tố nguy cơ sẽ giúp phái đẹp tự tin hơn trong việc chăm sóc sức khỏe sinh sản của chính mình.
Ngoài ra, việc duy trì lối sống lành mạnh cũng góp phần giảm nguy cơ mắc ung thư cổ tử cung:
Ung thư cổ tử cung là một trong những bệnh lý ác tính có thể kiểm soát hiệu quả nếu được phát hiện ở giai đoạn sớm. Nhờ các phương pháp tầm soát như xét nghiệm Pap và tiêm phòng HPV, nguy cơ mắc bệnh đã giảm đáng kể tại nhiều quốc gia. Tuy nhiên, thực tế cho thấy không ít phụ nữ vẫn chưa nhận thức đầy đủ về tầm quan trọng của phòng ngừa chủ động. Tiêm ngừa sớm, tầm soát định kỳ và hành động kịp thời là yếu tố then chốt để bảo vệ sức khỏe sinh sản và tính mạng phụ nữ.