Mở cửa 7h30 - 17h00 / T2 - CN xuyên trưa
Phế cầu khuẩn thường trú trong vùng hầu họng của 90% dân số, chực chờ cơ hội “thoát khỏi” sự kiểm soát của hệ miễn dịch và gây bệnh. Các bệnh do phế cầu gây ra có thể kể đến như viêm phổi, viêm màng não, nhiễm khuẩn huyết, viêm mũi – họng… Các bệnh không chỉ diễn biến nặng, nguy cơ biến chứng cao mà có thể để lại nhiều di chứng kéo dài, thậm chí suốt đời ở hệ thần kinh, hệ hô hấp. Nguy hiểm hơn, tình trạng kháng kháng sinh của phế cầu khuẩn ngày càng gia tăng, khiến việc điều trị trở nên khó khăn, tốn kém.
Bài viết được tham vấn Y khoa bởi BS.CKI Hoa Tuấn Ngọc, Quản lý Y khoa vùng miền Đông Nam Bộ, Hệ thống Trung tâm tiêm chủng VNVC.
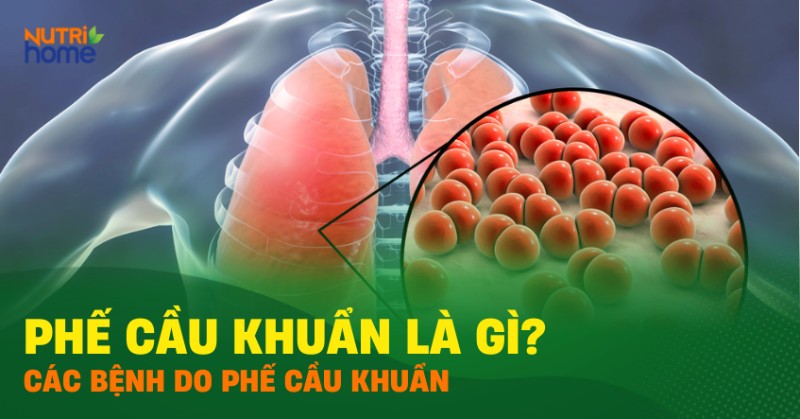
Phế cầu khuẩn (hay Streptococcus. S. pneumoniae) là một loại vi khuẩn gây bệnh chủ yếu ở người và được biết đến như một trong những tác nhân gây viêm phổi phổ biến nhất. Vi khuẩn phế cầu thường cư trú ở đường hô hấp trên của người và có thể lây truyền qua nhanh chóng thông qua việc hít phải không khí có chứa các giọt bắn từ người nhiễm bệnh. Phế cầu khuẩn là một trong các nguyên nhân gây ra viêm phổi cộng đồng, đặc biệt phổ biến ở các đối tượng trẻ em dưới 5 tuổi và người lớn tuổi có các bệnh nền mãn tính.
Phế cầu khuẩn dễ lây lan và tấn công hệ hô hấp, gây viêm phổi với các triệu chứng như sốt, ho đờm, khó thở. Nó là nguyên nhân của khoảng 8% số ca viêm phổi cộng đồng, thường phối hợp với virus gây nhiễm trùng nặng, khó điều trị và tốn kém. Tại Việt Nam, chi phí điều trị có thể từ hàng chục đến hàng trăm triệu đồng, chưa kể chi phí hậu chăm sóc.

Phế cầu khuẩn là nguyên nhân khiến 1,6 triệu người tử vong mỗi năm.
Khi sức khỏe và hệ miễn dịch của con người suy giảm, phế cầu khuẩn khu trú vùng hầu họng sẽ tấn công vào các bộ phận như não, phổi, máu… gây ra các bệnh cảnh sau:
Viêm tai giữa là tình trạng nhiễm trùng ở tai. Nguyên nhân viêm tai giữa phổ biến thường là do bị ảnh hưởng bởi tình trạng nhiễm trùng đường hô hấp trên, không điều trị dứt điểm hoặc điều trị nhưng không đúng cách dẫn đến bệnh viêm tai giữa. Viêm tai giữa thường gặp nhất ở trẻ nhỏ với tỉ lệ lên đến 80%.
Mỗi năm, thế giới ghi nhận 5 – 7 triệu ca viêm tai giữa do phế cầu khuẩn. Trẻ mắc viêm tai giữa do phế cầu thường nhiễm trùng tái đi tái lại nhiều lần trong năm. Thậm chí, một số trường hợp phải phẫu thuật khi bệnh diễn biến xấu. Viêm tai giữa diễn biến xấu có thể dẫn đến biến chứng thủng màng nhĩ, giảm thính lực, viêm xương chũm, viêm màng não…
Triệu chứng viêm tai giữa ở trẻ nhỏ thường là sốt cao, quấy khóc, bỏ bú, chán ăn, bé dụi tai, tiêu chảy… Viêm tai giữa ở người lớn có thể rõ ràng hơn với biểu hiện đau tai, sốt, gặp vấn đề về thính giác, mệt mỏi. Nếu nặng, người bệnh có thể xuất hiện dịch chảy từ tai ra ngoài.

Trẻ mắc viêm tai giữa do phế cầu thường nhiễm trùng tái đi tái lại nhiều lần trong năm.
Viêm phổi là tình trạng nhiễm trùng tại phổi khiến các túi khí ở một hoặc hai bên phổi tổn thương. Viêm phổi tiến triển nhanh, dễ biến chứng nếu không được chẩn đoán và điều trị kịp thời. Triệu chứng viêm phổi có thể kể đến như sốt cao, rét run, trong một số trường hợp, người bệnh có thể bị giảm thân nhiệt, đau ngực, khó thở, ho có đờm hay máu.
Theo thống kê từ Tổ chức Y tế thế giới (WHO), năm 2015, toàn cầu có khoảng 8,9 triệu trường hợp viêm phổi do phế cầu. Nước ta thuộc top 15 quốc gia trên thế giới có gánh nặng viêm phổi do phế cầu lớn nhất. Theo Hội hô hấp TP.HCM, hằng năm viêm phổi tước đoạt mạng sống của khoảng 4.000 trẻ em.
Trẻ nhỏ và người già nếu không may mắc viêm phổi do phế cầu có tỉ lệ tử vong lên đến 50% do phổi bị tàn phá, gây suy hô hấp. Bệnh có tỉ lệ trở nặng cao khi người bệnh có các bệnh lý nền mạn tính, miễn dịch yếu, nguy cơ rất cao biến chứng suy hô hấp cấp tính, viêm mủ màng phổi, áp xe phổi, viêm phổi hoại tử, nhiễm trùng huyết. Tỉ lệ mắc và trở nặng viêm phổi do phế cầu tăng lên theo tuổi tác và tình trạng sức khỏe người bệnh.
Viêm xoang là một trong những bệnh lý nhiễm trùng không xâm lấn do phế cầu khuẩn gây ra. Triệu chứng của viêm xoang có thể kể đến như nghẹt mũi, chảy nước mũi, đau đầu… Các triệu chứng này đôi khi có thể bị nhầm lẫn với các bệnh đường hô hấp thông thường. Nếu phát hiện muộn, viêm xoang có thể chuyển thành thể mạn tính, biến chứng nhiễm trùng ổ mắt, viêm tắc tĩnh mạch xoang hang, viêm màng não, áp xe não.

Viêm xoang là một trong những bệnh lý không xâm lấn do phế cầu, tiềm ẩn nhiều biến chứng nhiễm trùng nặng như nhiễm trùng ổ mắt, viêm màng não, áp xe não…
Theo Viện Vệ sinh Dịch tễ Trung ương ở các quốc gia đang phát triển tại Châu Phi và Châu Á, tỉ lệ tử vong bởi viêm màng não do phế cầu có thể trên 50% trong tổng số lượng trẻ mắc bệnh. Tại Việt Nam theo thống kê giai đoạn 1999 – 2003, có khoảng 37/100.000 trẻ dưới 2 tuổi mắc viêm màng não do phế cầu.
Viêm màng não do phế cầu thường tiến triển nhanh, người bệnh có thể rơi vào trạng thái hôn mê chỉ trong 48 giờ, thậm chí là tử vong nhanh trong 24 giờ kể từ khi triệu chứng đầu tiên khởi phát nếu không được điều trị kịp thời. Nếu may mắn sống sót, người bệnh vẫn phải đối mặt với các gánh nặng bệnh tật cực kỳ nghiêm trọng, là các di chứng kéo dài, thậm chí vĩnh viễn như điếc, mù, liệt, động kinh, chậm phát triển trí tuệ, tổn thương đa cơ quan…
Viêm màng não do phế cầu thường có các triệu chứng không điển hình và dễ nhầm lẫn với các bệnh khác, khiến bệnh không được phát hiện kịp thời. Một số triệu chứng viêm màng não ở trẻ có thể kể đến như khóc đêm thường xuyên, bỏ bú, sốt cao, tiêu chảy, nôn ói… Ngoài ra, người bệnh còn có thể nhạy cảm với ánh sáng, cứng cổ, mất cảm giác ngon miệng, lơ mơ, bứt rứt…
Nhiễm khuẩn huyết là tình trạng phế cầu xâm nhập vào máu gây sốc nhiễm trùng. Những đối tượng nguy cơ cao mắc bệnh bao gồm: trẻ nhỏ, người cao tuổi, người có bệnh nền, người suy giảm miễn dịch. Nhóm người này không chỉ dễ mắc nhiễm trùng huyết do phế cầu và còn rất dễ gặp phải các tình trạng viêm nhiễm kèm theo khác, khiến bệnh trạng diễn biến nặng, biến chứng nguy hiểm và tiên lượng xấu.
Khi phế cầu khuẩn xâm nhập vào máu có thể gây sốt, rét run, đau đầu, đau nhức cơ, lơ mơ… Nhiễm khuẩn huyết do phế cầu có thể dẫn đến tử vong, với tỉ lệ lên đến 20%. Theo thống kê ở Mỹ trên nhóm người trên 50 tuổi, mỗi năm có khoảng 7.000 ca nhiễm khuẩn huyết. Tỉ lệ mắc nhiễm trùng huyết chỉ đứng sau viêm phổi do phế cầu.
Bất cứ ai cũng có thể mắc các bệnh do phế cầu. Thế nhưng có một số yếu tố nguy cơ do những đặc điểm sinh lý và miễn dịch đặc thù làm tăng khả năng mắc bệnh do phế cầu khuẩn và biến chứng bệnh nặng ở một số nhóm đối tượng, bao gồm:
Trẻ dưới 5 tuổi có hệ miễn dịch chưa hoàn thiện, dễ nhiễm phế cầu và có nguy cơ cao biến chứng, nhập viện hoặc tử vong. Trẻ thường mang trùng ở hầu họng và dễ lây bệnh khi tiếp xúc gần gũi tại nhà trẻ, khu vui chơi. Ngoài ra, vi khuẩn phế cầu ngày càng kháng thuốc do lạm dụng kháng sinh trong điều trị các bệnh hô hấp thông thường.
Người cao tuổi, đặc biệt là từ 65 tuổi trở lên: tuổi càng cao, hệ miễn dịch càng suy giảm, khả năng phòng bệnh không còn được như trước. Mặt khác, người cao tuổi thường phải sống chung với các bệnh lý nền mạn tính như tim mạch, phổi mạn tính, đái tháo đường, gan mạn tính… làm tăng nguy cơ mắc bệnh. Điều đáng lo ngại là ở người cao tuổi, các biểu hiện của bệnh do khuẩn phế cầu thường không rõ ràng như ở người trẻ, dẫn đến việc chẩn đoán muộn và điều trị khó khăn hơn, làm tăng nguy cơ biến chứng nặng và tử vong.

Người cao tuổi, người có bệnh lý nền là một trong những đối tượng nguy cơ cao dễ bị phế cầu khuẩn tấn công, gây bệnh.
Ngoài hai nhóm đối tượng trên, người có nguy cơ mắc các bệnh phế cầu xâm lấn khác có thể kể đến như: người suy yếu hệ miễn dịch, bệnh nhân ung thư, suy thận mạn, hội chứng thận hư, người đang sử dụng thuốc ức chế miễn dịch điều trị bệnh tự miễn như lupus, viêm khớp, người nhiễm HIV, người cắt lách, bệnh hồng cầu hình liềm…
CÓ. Vi khuẩn phế cầu lây truyền chủ yếu qua đường hô hấp, xảy ra khi người lành chẳng may hít phải dịch tiết cơ thể của người bệnh khi ho, hắt hơi, nói chuyện. Những giọt bắn này chứa vi khuẩn có thể dễ dàng xâm nhập vào đường hô hấp của người khác, đặc biệt trong môi trường kín hoặc nơi đông người như nhà trẻ, trường học và gia đình. Mức độ lây lan của vi khuẩn phế cầu thường cao nhất trong những cộng đồng có tỷ lệ tiếp xúc gần gũi cao, điển hình là trong các hộ gia đình hoặc cộng đồng dân cư đông đúc.
Yếu tố mùa vụ cũng có ảnh hưởng tới tốc độ lây lan của vi khuẩn phế cầu. Những tháng mùa đông và đầu xuân thường là thời điểm bùng phát các đợt dịch do phế cầu khuẩn, khi mà nhiệt độ giảm giúp kéo dài thời gian tồn tại của các giọt bắn trong môi trường.
Ngoài ra, các tiếp xúc với người bệnh hoặc người khỏe mạnh mang vi khuẩn hoặc tiếp xúc với bề mặt chứa vi khuẩn cũng là một trong những đường lây truyền do phế cầu thường gặp. Theo Trung tâm Kiểm soát và Phòng ngừa bệnh tật Hoa Kỳ (CDC), phế cầu khuẩn khu trú tại vùng hầu họng của khoảng 90% dân số khỏe mạnh, do có đặc tính bám dính đặc trưng và các tế bào biểu mô vùng này, khiến việc lây truyền dễ dàng hơn, ngay cả khi người mang vi khuẩn không có triệu chứng.
Chẩn đoán nhiễm phế cầu khuẩn rất phức tạp, đòi hỏi sự phối hợp giữa nhiều phương pháp khác nhau để xác định chính xác tác nhân gây bệnh và đưa ra liệu pháp điều trị thích hợp. Tùy mức độ nghiêm trọng của triệu chứng và ảnh hưởng của bệnh đến các bộ phận cơ thể mà bác sĩ sẽ chỉ định bệnh nhân thực hiện các kiểm tra cận lâm sàng như:
Để cải thiện độ nhạy, các kỹ thuật sinh học phân tử như PCR (Polymerase Chain Reaction) đang được áp dụng rộng rãi. Các xét nghiệm PCR nhắm vào các gen đặc trưng của phế cầu khuẩn như lytA (gen autolysin) và piaB (gen vận chuyển pia ABC) đã được chứng minh là có độ nhạy và độ đặc hiệu cao hơn so với phương pháp nuôi cấy truyền thống. Các xét nghiệm này có thể phát hiện vi khuẩn ngay cả khi số lượng vi khuẩn trong mẫu bệnh phẩm rất thấp.
Ngoài ra, việc phát hiện các tế bào tiết kháng thể đặc hiệu với phế cầu khuẩn (Antibody Secreting Cells – ASC) trong máu cũng là một phương pháp chẩn đoán mới nổi. Các tế bào này được kích hoạt khi cơ thể bị nhiễm phế cầu khuẩn, do đó việc phát hiện chúng có thể giúp xác định sự hiện diện của vi khuẩn này.
Tuy nhiên, cần lưu ý rằng không có một xét nghiệm nào có thể chẩn đoán chính xác 100% các trường hợp nhiễm phế cầu khuẩn. Vì vậy, việc kết hợp nhiều phương pháp chẩn đoán, bao gồm cả lâm sàng và dịch tễ học, là rất cần thiết để đưa ra chẩn đoán chính xác và kịp thời.
Tùy thuộc vào tình trạng bệnh, mức độ nặng, nhẹ để bác sĩ đưa ra giải pháp điều trị phù hợp.
Phế cầu là vi khuẩn nên có thể điều trị hiệu quả bằng kháng sinh phù hợp như penicillin, amoxicillin, cephalosporin thế hệ 3 và macrolide. Bác sĩ sẽ chỉ định loại thuốc và liều dùng dựa trên tình trạng bệnh và kết quả xét nghiệm. Tuy nhiên, tình trạng kháng thuốc do lạm dụng kháng sinh trước đây khiến việc điều trị hiện nay gặp nhiều thách thức.
Để ứng phó với vấn đề kháng thuốc, các phác đồ điều trị hiện nay thường kết hợp sử dụng hai hoặc nhiều loại kháng sinh cùng lúc, nhằm tăng cường hiệu quả điều trị và ngăn chặn sự phát triển của các chủng vi khuẩn kháng thuốc. Ngoài ra, việc theo dõi sát sao diễn biến lâm sàng và kết quả xét nghiệm của bệnh nhân cũng rất quan trọng để điều chỉnh liều lượng và thời gian sử dụng kháng sinh phù hợp.
Trong các trường hợp nhiễm trùng do phế cầu mức độ nặng, bác sĩ có thể chỉ định tiêm kháng sinh qua tĩnh mạch. Nếu bệnh nặng hơn, có thể đe dọa tính mạng bệnh nhân, liệu pháp oxy và nhiều hình thức điều trị khác sẽ được thực hiện.
Bên cạnh kháng sinh, các biện pháp hỗ trợ khác như truyền dịch, thở oxy, điều trị triệu chứng cũng đóng vai trò quan trọng trong việc cải thiện tình trạng của bệnh nhân, đặc biệt là những trường hợp bị biến chứng nặng. Ở những bệnh nhân có nguy cơ cao, việc sử dụng các loại vắc xin phế cầu cũng được khuyến cáo nhằm tăng cường khả năng miễn dịch, giảm nguy cơ tái nhiễm và các biến chứng.
Tuy nhiên, cần lưu ý rằng không phải tất cả các trường hợp nhiễm phế cầu khuẩn đều có thể điều trị khỏi hoàn toàn. Các biến chứng nghiêm trọng như viêm màng não mủ, sốc nhiễm khuẩn vẫn có thể dẫn đến tử vong ngay cả khi được điều trị kịp thời. Do đó, việc phòng ngừa thông qua tiêm chủng vắc xin phế cầu là biện pháp then chốt để bảo vệ những nhóm đối tượng dễ bị tổn thương như trẻ em và người cao tuổi.
Để phòng ngừa các bệnh do phế cầu hiệu quả, tất cả trẻ em và người lớn cần chủ động tiêm ngừa đầy đủ, đúng lịch các loại vắc xin phế cầu, đồng thời thực hiện các biện pháp phòng tránh yếu tố tiếp xúc khác. Trong đó, tiêm phòng vắc xin phế cầu được đánh giá là biện pháp phòng bệnh hiệu quả, tiết kiệm và an toàn nhất.
Tổ chức Y tế Thế giới (WHO) khuyến khích đưa vắc xin phòng các bệnh do phế cầu vào chương trình tiêm chủng quốc gia. Với gánh nặng về bệnh tật và kinh tế mà phế cầu khuẩn mang lại cho người dân, việc chủ động phòng bệnh bằng vắc xin từ sớm là cách giảm thiểu đáng kể tỷ lệ mắc bệnh, biến chứng, tử vong, giảm nhiều khoản chi phí liên quan đến điều trị và rút ngắn thời gian chữa bệnh.
Hiện nay, tại nước ta lưu hành chủ yếu các loại vắc xin phòng bệnh do phế cầu khuẩn cho trẻ em và người lớn, bao gồm: vắc xin Phế cầu 10 (Synflorix), vắc xin Phế cầu 13 (Prevenar 13), vắc xin Phế cầu 15 (Vaxneuvance), vắc xin phế cầu 20 (Prevenar 20) và vắc xin Phế cầu 23 (Pneumovax 23). Trong đó, vắc xin phế cầu 10 (PVC10) và vắc xin phế cầu 13 (PVC13) ra đời vào năm 2010.
Vắc xin Vaxneuvance (Ireland) được nghiên cứu và phát triển bởi Tập đoàn dược phẩm hàng đầu trên toàn cầu MSD (Mỹ), giúp phòng ngừa 15 tuýp huyết thanh của vi khuẩn phế cầu, bao gồm các tuýp nguy hiểm như: 1, 3, 4, 5, 6A, 6B, 7F, 9V, 14, 18C, 19A, 19F, 22F, 23F và 33F, gây ra bệnh viêm phổi, viêm màng não, nhiễm trùng máu, viêm tai giữa, viêm xoang… Vắc xin được chỉ định tiêm cho trẻ từ 6 tuần tuổi và người lớn.
Vắc xin Prevenar 20 (Bỉ) được nghiên cứu và phát triển bởi Pfizer (Mỹ), sản xuất tại Bỉ. Vắc xin Prevenar 20 giúp tạo miễn dịch chủ động để phòng ngừa các bệnh lý phế cầu xâm lấn (viêm phổi kèm nhiễm khuẩn huyết, viêm màng não, nhiễm khuẩn huyết…) và các bệnh phế cầu không xâm lấn (viêm phổi, viêm tai giữa, viêm xoang…) do 20 tuýp vi khuẩn phế cầu (Streptococcus pneumoniae) có trong vắc xin gây ra ở người từ 18 tuổi trở lên.
Vắc xin phế cầu 23 Pneumovax 23 do hãng dược phẩm MSD (Mỹ) sản xuất được sử dụng lần đầu tiên vào năm 1983. Đến nay vắc xin phế cầu 23 đã được đưa vào sử dụng tại gần 50 quốc gia trên toàn thế giới như Mỹ, Anh, Tây Ban Nha, Úc, Hồng Kông, Singapore… với hơn 400 triệu liều đã được tiêm để bảo vệ cho cộng đồng. Hệ thống Trung tâm tiêm chủng VNVC đưa về Việt Nam vào tháng 8/2024.
Chủ động phòng bệnh do phế cầu bằng vắc xin giảm tỷ lệ mắc bệnh, biến chứng, tử vong, giảm nhiều khoản chi phí liên quan đến điều trị và rút ngắn thời gian chữa bệnh.
Chuyên gia khuyến cáo, trẻ em và người lớn cần chủ động tiêm ngừa đầy đủ, đúng lịch các loại vắc xin phế cầu, tiêm càng sớm càng tốt trong độ tuổi khuyến cáo với lịch tiêm cụ thể như sau:
| Tiêu chí | Hãng sản xuất/Nước sản xuất | Đối tượng sử dụng | Phác đồ tiêm |
| Vắc xin Pneumovax 23 | MSD (Mỹ) | Trẻ từ tròn 2 tuổi trở lên và người lớn không có giới hạn tuổi trên. | – Lịch tiêm cơ bản:
+ Trẻ em từ 2 tuổi trở lên và người lớn: Tiêm 01 liều cơ bản + Lịch tiêm chủng lại: – Người có nguy cơ cao mắc bệnh phế cầu xâm lấn (≥2 tuổi): tiêm chủng lại 5 năm sau liều cơ bản hoặc theo chỉ định của bác sĩ điều trị. |
| Vắc xin Prevenar 13 | Pfizer (Bỉ) | Trẻ từ 6 tuần tuổi đến người lớn không có giới hạn tuổi trên. | – Từ 6 tuần tuổi đến dưới 7 tháng tuổi: Lịch tiêm gồm 4 mũi:
+ Mũi 1: lần tiêm đầu tiên. + Mũi 2: cách mũi 1 là 1 tháng. + Mũi 3: cách mũi 2 là 1 tháng. + Mũi 4 (mũi nhắc lại): tối thiểu 8 tháng kể từ mũi thứ 3 (Mũi 4 cách mũi 3 tối thiểu 2 tháng, khi trẻ 11-15 tháng tuổi). – Từ 7 tháng đến dưới 12 tháng tuổi (chưa từng được tiêm phòng vắc xin trước đó): Lịch tiêm gồm 3 mũi: + Mũi 1: lần tiêm đầu tiên. + Mũi 2: cách mũi 1 là 1 tháng. + Mũi 3 (mũi nhắc lại): cách mũi 2 tối thiểu 6 tháng. (Mũi 3 cách mũi 2 tối thiểu 2 tháng, khi trẻ trên 1 tuổi) – Từ 12 tháng đến dưới 24 tháng tuổi (chưa từng được tiêm phòng vắc xin trước đó): Lịch tiêm gồm 2 mũi: + Mũi 1: lần tiêm đầu tiên. + Mũi 2: cách mũi 1 tối thiểu 2 tháng. – Từ 24 tháng đến người lớn (chưa từng được tiêm phòng vắc xin trước đó hoặc chưa từng tiêm vắc xin Pneumo 23): Lịch tiêm 01 mũi. |
| Vắc xin Vaxneuvance (Ireland) | MSD (Mỹ) | Trẻ từ 2 tháng tuổi (có thể tiêm sớm từ 6 tuần tuổi) và người lớn | – Trẻ từ 6 tuần tuổi đến dưới 7 tháng tuổi:
+ Mũi 1: tại thời điểm tiêm ngừa + Mũi 2: 01 tháng sau mũi 1 + Mũi 3: 01 tháng sau mũi 2 + Mũi 4: 8 tháng sau mũi 3 (mũi 4 cách mũi 3 tối thiểu 2 tháng nếu trẻ ≥ 1 tuổi) – Trẻ từ 7 tháng tuổi đến dưới 12 tháng tuổi: + Mũi 1: tại thời điểm tiêm ngừa + Mũi 2: 01 tháng sau mũi 1 + Mũi 3: 06 tháng sau mũi 2 (mũi 3 cách mũi 2 tối thiểu 2 tháng nếu trẻ ≥ 1 tuổi) – Lịch tiêm cho trẻ từ 1 tuổi đến dưới 2 tuổi: 02 mũi cách nhau 02 tháng – Lịch tiêm cho trẻ từ 2 tuổi trở lên: 01 liều duy nhất. |
| Vắc xin Prevenar 20 (Bỉ) | Pfizer (Bỉ) | Người từ 18 tuổi trở lên | – Tiêm 1 mũi cho người từ 18 tuổi trở lên.
– Đối với người (từ 18 tuổi trở lên) sau cấy tế bào gốc tạo máu (bất kể tiền sử tiêm chủng vắc xin phế cầu trước khi cấy tế bào gốc tạo máu), áp dụng lịch tiêm 4 mũi: + Mũi 1: tại thời điểm tiêm lần đầu tiên; + Mũi 2: 01 tháng sau mũi 1; + Mũi 3: 01 tháng sau mũi 2; + Mũi 4: 06 tháng sau mũi 3.
|
| Vắc xin Synflorix | Glaxosmithkline (GSK) – Bỉ | Trẻ từ 2 tháng (tối thiểu 6 tuần tuổi) đến 5 tuổi. | Vắc xin phòng bệnh do phế cầu dành cho trẻ từ 6 tuần đến 6 tháng tuổi có lịch tiêm:
– Lịch tiêm gồm 4 mũi: + Mũi 1: vào 2 tháng tuổi. + Mũi 2: vào 3 tháng tuổi. + Mũi 3: vào 4 tháng tuổi. + Mũi nhắc lại: sau 6 tháng kể từ mũi thứ 3. Hoặc: + Mũi 1: vào 2 tháng tuổi. + Mũi 2: vào 4 tháng tuổi. + Mũi 3: vào 6 tháng tuổi. + Mũi nhắc lại: sau 6 tháng kể từ mũi 3. Vắc xin phòng bệnh do phế cầu dành cho trẻ từ 7-11 tháng tuổi (chưa từng được tiêm phòng vắc xin trước đó) có lịch tiêm: – Liệu trình tiêm gồm 3 mũi: + Mũi 1: lần tiêm đầu tiên. + Mũi 2: cách mũi 1 là 1 tháng. + Mũi nhắc lại: vào năm tuổi thứ 2 và cách mũi 2 ít nhất là 2 tháng. Vắc xin phòng bệnh do phế cầu dành cho trẻ từ 12 tháng đến trước sinh nhật lần thứ 6 (chưa từng được tiêm phòng vắc xin trước đó) có lịch tiêm: – Liệu trình tiêm gồm 2 mũi: + Mũi 1: lần tiêm đầu tiên. + Mũi 2: 2 tháng sau mũi 1. |
Đặc biệt, người đã tiêm vắc xin Phế cầu 10 và Phế cầu 13 trước đây, vẫn cần tiêm thêm vắc xin Phế cầu 23 để tăng mức độ bảo vệ khỏi các chủng phế cầu khuẩn nguy hiểm không có trong vắc xin phế cầu 13, đặc biệt đối với người thuộc nhóm có nguy cơ cao mắc bệnh phế cầu xâm lấn nên tiêm vắc xin phế cầu 23 càng sớm càng tốt.
Hệ thống Trung tâm tiêm chủng VNVC hiện có đầy đủ các loại vắc xin phòng bệnh do phế cầu cho trẻ em và người lớn với số lượng lớn tại mỗi trung tâm, gồm: Vắc xin phế cầu 10 – Synflorix (Bỉ), vắc xin phế cầu 13 – Prevenar 13 (Bỉ), vắc xin phế cầu 15 – Vaxneuvance (Ireland), vắc xin phế cầu 20 – Prevenar 20 (Bỉ) và vắc xin phế cầu 23 – Pneumovax 23 (Mỹ).

Các loại vắc xin tại VNVC được bảo quản trong hệ thống kho lạnh và dây chuyền lạnh chất lượng quốc tế.
VNVC cung cấp vắc xin chính hãng, nhập khẩu trực tiếp từ các hãng uy tín toàn cầu, bảo quản nghiêm ngặt trong hệ thống kho lạnh và dây chuyền lạnh đạt chuẩn GSP quốc tế. Với đội ngũ hơn 3.000 bác sĩ, 4.000 điều dưỡng có chứng chỉ An toàn tiêm chủng, VNVC đảm bảo tiêm chủng an toàn, hiệu quả, chuyên nghiệp. Hệ thống còn triển khai các chương trình ưu đãi, hỗ trợ trả góp không lãi suất, giúp người dân dễ dàng tiếp cận vắc xin chất lượng cao trên toàn quốc.
Để được tư vấn các thông tin xoay quanh các loại vắc xin phòng các bệnh do phế cầu khuẩn, đặt mua vắc xin, Quý khách vui lòng liên hệ VNVC theo thông tin sau:
Để đặt mua vắc xin và tham khảo các sản phẩm vắc xin, Quý khách vui lòng truy cập: vax.vnvc.vn.
Quý Khách hàng có thể tải VNVC Mobile App dễ dàng bằng 2 link sau:
Trước và sau khi ăn hay sau khi tiếp xúc với các bề mặt nơi công cộng, cần chú ý rửa tay sạch sẽ bằng xà phòng ngay sau đó. Ngoài ra, khi ho, hắt hơi, nên che chắn vùng mũi, miệng để tránh lây truyền vi khuẩn trong cộng đồng. Cần tránh hút thuốc lá (cả chủ động và thụ động), tránh tiếp xúc với những đối tượng nguy cơ cao mắc các bệnh lý hô hấp. Khi đến những nơi đông người nên đeo khẩu trang.
Phế cầu khuẩn không chừa một ai. Trẻ nhỏ, người cao tuổi, người có bệnh lý nền… là những đối tượng nguy cơ cao mắc bệnh, diễn biến nặng và có thể tử vong nếu không được điều trị sớm, đúng cách. Do đó, bất cứ ai cũng cần chủ động phòng ngừa các bệnh do phế cầu bằng vắc xin và tránh các yếu tố tiếp xúc.