Theo ước tính, có đến 80% dân số thế giới bị đau lưng ít nhất một lần trong đời, và thoát vị đĩa đệm chính là một trong những bệnh lý phổ biến nhất có thể dẫn đến tình trạng đau lưng. Vậy, bệnh thoát vị đĩa đệm là gì? Nguyên nhân thoát vị đĩa đệm đến từ đâu? Người bị thoát vị đĩa đệm nên được chăm sóc và điều trị như thế nào để mau chóng khỏi bệnh? Hãy cùng Trung tâm Dinh dưỡng Nutrihome khám phá ngay trong bài viết sau.

Thoát vị đĩa đệm là gì? Người bệnh cần làm gì để mau hết bệnh?
Thoát vị đĩa đệm là gì?
Thoát vị đĩa đệm (disc herniation), còn được gọi là bệnh vỡ đĩa đệm, là tình trạng xảy ra khi một phần của đĩa đệm, cấu trúc đàn hồi nằm giữa các đốt sống, bị dịch chuyển ra khỏi vị trí ban đầu trong một phạm vi không quá 25% chu vi của chúng. Điều này có thể gây áp lực lên các dây thần kinh gần đó và gây đau, tê hoặc yếu cơ ở bộ phận mà dây thần kinh đó điều khiển.
Trên thực tế, đĩa đệm là những cấu trúc phức tạp, bao gồm:
- Bao xơ (annulus fibrosus): Là lớp vỏ ngoài cùng của đĩa đệm, được cấu thành từ những vòng collagen dày xếp chồng lên nhau. Những vòng collagen này chính là sụn xơ (fibrocartilage) – một loại mô liên kết có sức chịu lực cao, giúp bảo vệ các khớp đốt sống khỏi các áp lực đè nén theo phương thẳng đứng;
- Nhân nhầy (nucleus pulposus): Là một lõi gel sệt, cấu thành từ những sợi gelatin mềm, nằm gọn trong sự che phủ của bao xơ. Nhân nhầy được các đĩa sụn (cartilage end-plates) kẹp chặt từ cả hai phía trên và dưới, giúp cố định đĩa đệm bên trong khoang đốt sống.
Nhờ có một cấu tạo đặc thù mà đĩa đệm có khả năng:
- Hoạt động như một bộ giảm xóc, giúp cơ thể hấp thụ rung chấn;
- Hoạt động như một cấu trúc liên kết, giúp giữ các đốt sống cột sống lại với nhau;
- Hoạt động như các khớp sụn, có khả năng điều hướng chuyển động, cho phép cột sống cử động nhẹ.
Do đó, bất kỳ vấn đề nào xảy ra với đĩa đệm, đặc biệt là tình trạng thoát vị, đều có thể gây đau nhức, yếu cơ và ảnh hưởng nghiêm trọng đến sinh hoạt hàng ngày của người bệnh.

Minh họa cơ chế gây bệnh của tình trạng thoát vị đĩa đệm
Các loại thoát vị đĩa đệm
Thoát vị đĩa đệm có thể được phân loại theo vị trí của nó trên cột sống hoặc theo cách mà đĩa đệm bị tổn thương. Dưới đây là 3 cách phân loại và một số trường hợp thoát vị đĩa đệm thường gặp:
| Cách phân loại |
Tên bệnh |
Đặc điểm |
| Theo vị trí |
Thoát vị đĩa đệm cột sống cổ
(cervical herniated disc) |
– Xảy ra trong vùng đốt sống C1 – C7 ở cổ;
– Chiếm khoảng 8% tổng số ca thoát vị đĩa đệm. |
| Thoát vị đĩa đệm cột sống thắt lưng
(lumbar herniated disc) |
– Xảy ra trong vùng đốt sống L1 – L5 ở thắt lưng;
– Là vị trí bị thoát vị đĩa đệm phổ biến nhất (chiếm khoảng 90 – 95% tổng số ca thoát vị) do phần thắt lưng là vùng chịu nhiều áp lực nhất trong các hoạt động hàng ngày. |
|
Thoát vị đĩa đệm cột sống ngực
(thoracic herniated disc)
|
– Xảy ra trong vùng đốt sống T1 – T12 ở giữa lưng;
– Là vị trí thoát vị ít phổ biến nhất (chiếm khoảng 1 – 2% tổng số ca thoát vị) vì phần giữa cột sống ít chuyển động hơn so với phần cổ và phần thắt lưng. |
| Theo hướng thoát vị |
Thoát vị ra sau
(posterior disc herniation) |
Đây là 2 hướng thoát vị phổ biến nhất vì áp lực thường dồn đĩa đệm ra sau khi chúng ta cúi người về phía trước để nâng vật nặng. |
| Thoát vị ra sau và lệch về một bên
(posterolateral disc herniation) |
| Thoát vị ra hai bên
(lateral disc herniation) |
– Là hướng thoát vị hiếm gặp;
– Có thể gây chèn ép rễ thần kinh nằm phía trên vị trí thoái vị. Rễ thần kinh L4 thường là nhánh bị ảnh hưởng nhiều nhất. |
| Thoát vị ra trước (anterior disc herniation) |
– Là hướng thoát vị hiếm gặp nhưng nguy hiểm, thường xảy ra do lão hóa;
– Có thể gây đau nội tạng, chèn ép tủy sống, khiến người bệnh mất hoàn toàn chức năng vận động hoặc khả năng kiểm soát bài tiết. |
|
Thoát vị trong thân đốt sống
(intervertebral herniation)
|
Thoát vị theo hướng thẳng đứng xuyên qua một kẽ hở của đĩa sụn. |
| Theo mức độ thoát vị |
Thoát vị không hoàn toàn
(contained herniation hoặc protrusion)
|
Là tình trạng đĩa đệm lồi ra nhưng không bị rách hoàn toàn. |
| Thoát vị hoàn toàn
(migration hoặc extrusion) |
Đĩa đệm không những lồi ra mà còn bị rách, gây rò rỉ nhân nhầy. |
| Thoát vị đĩa đệm có mảnh rời
(sequestration) |
Đĩa đệm bị rách, khiến một phần nhân nhầy rò rỉ và đứt lìa hẳn khỏi đĩa đệm gốc. |
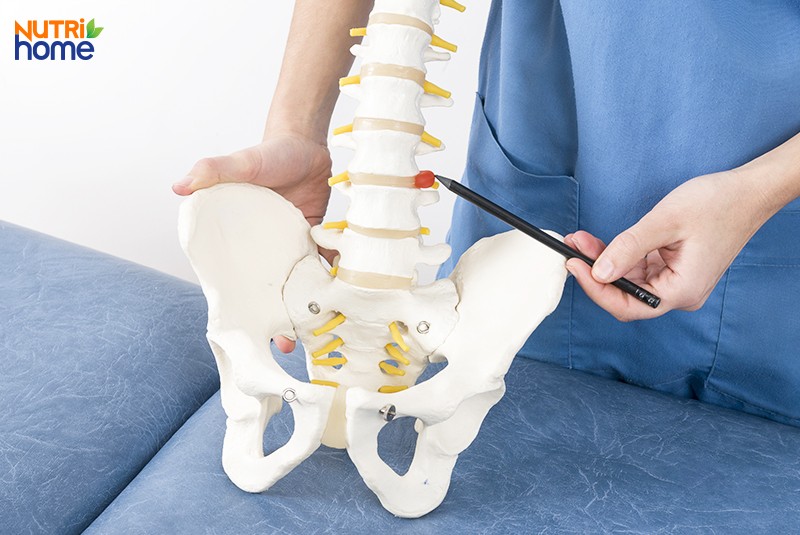
Có đến 90 – 95% trường hợp thoát vị đĩa đệm xảy ra tại vùng thắt lưng
Các giai đoạn thoát vị đĩa đệm
Bệnh thoát vị đĩa đệm thường tiến triển qua 4 giai đoạn, tương ứng với 4 mức độ tổn thương tăng dần của đĩa đệm. Cụ thể:
1. Giai đoạn I (thoái hóa đĩa đệm – degeneration)
Trong giai đoạn này, những thay đổi hóa học liên quan đến tiến trình lão hóa khiến đĩa đệm bị mất nước, trở nên kém linh hoạt, suy giảm chức năng đệm và giảm xóc, nhưng chưa gây thoát vị.
2. Giai đoạn II (phình đĩa đệm – prolapse)
Còn được gọi là giai đoạn lồi đĩa đệm (protrusion hoặc bulging). Trong giai đoạn này, hình dạng và vị trí của đĩa đệm bắt đầu thay đổi, khiến chúng lồi hẳn ra khỏi vị trí ban đầu, nhưng vẫn còn nằm trong vùng giới hạn của xương sống, chưa xâm lấn vào không gian của thần kinh và tủy.
3. Giai đoạn III (thoát vị đĩa đệm – extrusion)
Là giai đoạn nhân nhầy đĩa đệm bắt đầu tràn ra ngoài thông qua một vết rách trên bao xơ, nhưng phần nhân nhầy bị rò rỉ vẫn còn gắn liền (chưa tách rời) với đĩa đệm gốc. Lúc này, các triệu chứng lâm sàng có thể diễn tiến theo 3 mức độ:
- Mức độ 1: Nhân nhầy bị rò rỉ chỉ vừa kích thích rễ thần kinh;
- Mức độ 2: Nhân nhầy bị rò rỉ chèn ép rễ thần kinh nhưng chưa làm mất hết dẫn truyền thần kinh (người bệnh tuy có xuất hiện dị cảm, nhưng nhìn chung vẫn còn cảm giác tại cơ và da);
- Mức độ 3: Nhân nhầy bị rò rỉ chèn ép rễ thần kinh và khiến người bệnh mất hoàn toàn cảm giác.
4. Giai đoạn IV (thoát vị đĩa đệm có mảnh rời – sequestration)
Là giai đoạn mà một phần hoặc toàn bộ nhân nhầy bị tách rời ra khỏi đĩa đệm, bắt đầu chèn ép dây thần kinh và tủy sống.
Lúc này, đĩa đệm của người bệnh đã bị biến dạng nặng, xơ hóa, làm giảm thể tích khoang đốt sống, gây nên những cơn đau mạn tính hoặc thậm chí, khiến người bệnh mất hoàn toàn cảm giác ở một vùng bất kỳ trên cơ thể.
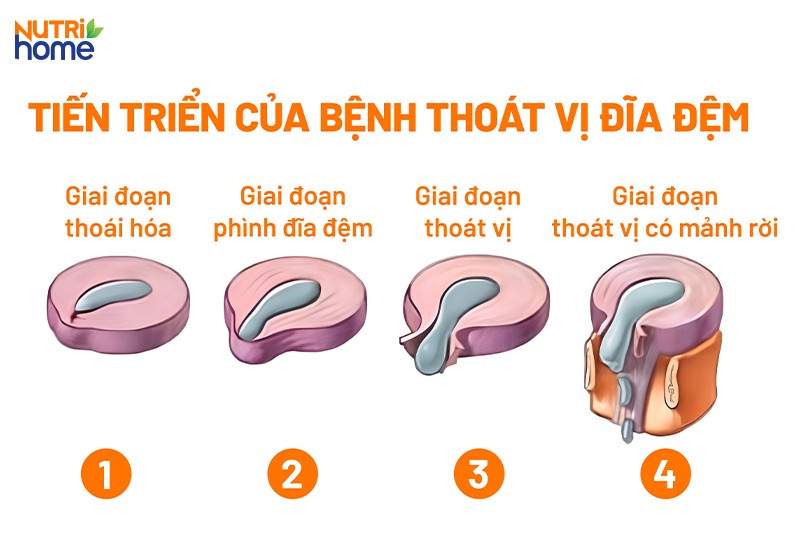
Minh họa 4 giai đoạn tiến triển của bệnh thoát vị đĩa đệm
Dấu hiệu thoát vị đĩa đệm
Trong thời gian đầu (giai đoạn I và II), thoát vị đĩa đệm có thể không gây ra triệu chứng hoặc chỉ gây ra các cơn đau nhẹ. Song, khi bệnh tiến triển nặng (giai đoạn III và IV), đĩa đệm có thể bắt đầu chèn ép lên các dây thần kinh và gây ra các dấu hiệu điển hình như:
- Đau đớn: Thường xảy ra tại vị trí thoát vị và có thể lan tỏa sang cơ quan khác. Ví dụ, nếu thoát vị ở cổ, cơn đau có thể lan xuống tay; nếu thoát vị ở thắt lưng, cơn đau có thể lan xuống chân; nếu thoát vị phía trước (anterior disc herniation), cơn đau có thể lan đến nội tạng;
- Yếu cơ: Khiến bạn khó điều khiển tay chân đúng phương hướng hoặc có thể điều khiển đúng hướng nhưng lực cơ bị suy yếu do các dây dẫn truyền thần kinh vận động đã bị chèn ép;
- Đau khi vận động: Cường độ đau thường tăng lên khi bạn ho, hắt hơi, hoặc di chuyển.
- Xuất hiện dị cảm: Có thể bao gồm cảm giác bỏng rát hoặc giống như có điện giật tại vị trí đốt sống bị tổn thương, mất cảm giác tại khu vực háng – mông – bộ phận sinh dục – đùi trong, hoặc có cảm giác châm chích (tê bì) chân tay;
- Mất kiểm soát bài tiết: Trong một số trường hợp nặng, thoát vị đĩa đệm có thể gây mất kiểm soát bàng quang hoặc ruột, khiến người bệnh mất tự chủ trong việc bài tiết.
Ngay khi xuất hiện các triệu chứng kể trên, đặc biệt với cường độ nghiêm trọng hoặc thời gian bùng phát kéo dài, bạn nên đặt lịch hẹn với bác sĩ gần nhất để được chẩn đoán và điều trị càng sớm càng tốt.

Đau lưng là triệu chứng phổ biến nhất của bệnh thoát vị đĩa đệm
Nguyên nhân thoát vị đĩa đệm là gì?
Thoát vị đĩa đệm có thể xảy ra do nhiều nguyên nhân. Dưới đây là một số nguyên nhân chính khiến đĩa đệm bị thoát vị:
- Lão hóa: Là nguyên nhân phổ biến nhất gây thoát vị đĩa đệm. Khi tuổi tác tăng cao, đĩa đệm bị mất dần độ ẩm, trở nên kém linh hoạt, từ đó làm tăng nguy cơ bị rách bao xơ và gây thoát vị;
- Di truyền: Thoát vị đĩa đệm đã được chứng minh là có liên quan đến tính đa hình của gen aggrecan và gen MMP-3. Do đó, căn bệnh này cũng có khả năng di truyền;
- Chấn thương: Bất kỳ hoạt động nào gây áp lực lớn lên cột sống đều có thể là nguyên nhân chính hoặc là tác nhân thúc đẩy bệnh thoát vị đĩa đệm tiến triển, chẳng hạn như:
- Nâng vật nặng không đúng cách: Nâng vật nặng sai cách (võng lưng thay vì cong chân và giữ thẳng lưng) có thể gây áp lực lớn lên cột sống thắt lưng, gây chấn thương đột ngột hoặc tích lũy dần theo thời gian, dẫn đến bệnh thoát vị đĩa đệm;
- Hoạt động lặp đi lặp lại: Tiếp xúc với rung động từ máy móc, hoặc chơi các môn thể thao đòi hỏi thực hiện các động tác xoay người, cúi người,… đều có thể làm tổn thương đĩa đệm theo thời gian, gây thoát vị.
- Béo phì: Trọng lượng cơ thể gia tăng quá mức có thể gây áp lực lên đĩa đệm, đặc biệt là ở cột sống thắt lưng, làm tăng nguy cơ thoát vị.
- Ngồi sai tư thế: Ngồi sai tư thế trong một thời gian dài có thể khiến áp lực từ trọng lượng cơ thể phân bố không đều trên đĩa đệm, dẫn đến thoát vị;
- Hút thuốc lá: Theo nghiên cứu, độc tố trong khói thuốc có thể làm giảm lưu lượng máu truyền đến đĩa đệm, từ đó làm suy giảm khả năng tái tạo và duy trì cấu trúc của chúng.

Tuổi tác là nguyên nhân hàng đầu khiến đĩa đệm bị thoái hóa, gây thoát vị
Đối tượng nào dễ mắc bệnh thoát vị đĩa đệm?
Thoát vị đĩa đệm có thể ảnh hưởng đến bất kỳ ai; song, có một số đối tượng dễ có nguy cơ cao bị thoát vị đĩa đệm hơn những người khác, trong đó bao gồm:
- Người trung niên và cao tuổi: Tiến trình lão hóa khiến đĩa đệm bắt đầu mất dần độ ẩm, giảm sức đàn hồi và làm tăng nguy cơ mắc bệnh thoát vị đĩa đệm;
- Nam giới: Đàn ông có nguy cơ bị thoát vị đĩa đệm cao hơn gấp 2 lần phụ nữ, đặc biệt là đàn ông ở độ tuổi trung niên;
- Người có tiền sử gia đình bị thoát vị: Nghiên cứu cho thấy, các yếu tố di truyền có thể đóng góp tới 75% nguy cơ bùng phát bệnh thoát vị đĩa đệm. Như vậy, nếu bạn có tiền sử gia đình mắc bệnh thoát vị đĩa đệm, bạn cũng sẽ có nguy cơ mắc phải căn bệnh này cao hơn người khác.
- Người làm việc nặng nhọc: Những người vận động cơ bắp cường độ cao, hoặc vận động thường xuyên, như vận động viên, công nhân xây dựng, người lính,… có nguy cơ bị thoát vị đĩa đệm cao hơn người bình thường;
- Người ít vận động: Những người ít vận động, đặc biệt là người ngồi quá lâu (tài xế, dân văn phòng,…) thường có hệ cơ bụng và cơ thắt lưng yếu, khiến họ dễ gặp chấn thương cột sống hơn những người vận động thường xuyên;
- Người béo phì: Cân nặng quá mức có thể gây áp lực lớn lên cột sống và đĩa đệm, tăng nguy cơ thoát vị đĩa đệm. Nghiên cứu cho thấy, những người béo phì có nguy cơ tái phát bệnh thoát vị đĩa đệm cao gấp 12 lần và nguy cơ tái phẫu thuật cột sống cao gấp 30 lần so với những người không béo phì.
- Người hút thuốc lá: Theo nghiên cứu, người hút thuốc có nguy cơ mắc chứng thoát vị đĩa đệm tại vùng thắt lưng cao hơn 27% so với người bình thường.

Nam giới trong độ tuổi trung niên là một trong những đối tượng có nguy cơ cao bị thoát vị đĩa đệm
Cách chẩn đoán thoát vị đĩa đệm
Chẩn đoán thoát vị đĩa đệm được thực hiện thông qua một quá trình kết hợp giữa việc khai thác lịch sử bệnh lý, kiểm tra thể chất với việc áp dụng các phương pháp chẩn đoán hình ảnh hiện đại để đánh giá chính xác mức độ tổn thương của đĩa đệm. Cụ thể như sau:
1. Khai thác lịch sử bệnh
- Bác sĩ cần bạn mô tả về các triệu chứng chính (đặc điểm, thời gian xuất hiện,…), tiền sử gia đình và các tác nhân hoặc tình huống có thể gây ra hoặc làm tăng mức độ tiến triển của triệu chứng.
2. Kiểm tra thể chất
- Bác sĩ sẽ thực hiện các bài kiểm tra chức năng để đánh giá mức độ đau, tốc độ phản xạ, khả năng điều khiển cơ; từ đó, đánh giá được mức độ chèn ép thần kinh tại vùng thoát vị đĩa đệm.
3. Chẩn đoán hình ảnh
3.1. X-quang
Ảnh chụp X-quang chỉ hiển thị mô xương, không thể hiển thị thông tin về bao xơ và nhân nhầy bên trong đĩa đệm một cách chi tiết. Do đó, phương pháp này thường được chỉ định để:
- Loại trừ các vấn đề mất ổn định cấu trúc liên quan đến xương, chẳng hạn như do gãy xương cấp tính, cong vẹo cột sống hoặc dị tật hẹp ống sống bẩm sinh;
- Đánh giá chính xác mức độ thu hẹp không gian đĩa đệm, sự suy giảm biên độ chuyển động của các đốt sống.
3.2. Chụp cắt lớp (CT scan)
Ảnh chụp CT có thể cho thấy cả thông tin về xương lẫn mô mềm bên trong và xung quanh đĩa đệm. Do đó, phương pháp này thường được chỉ định để:
- Đánh giá cấu trúc xương cột sống;
- Mức độ xơ hóa của đĩa đệm;
- Mức độ biến dạng và thu hẹp của đĩa đệm;
- Mức độ xâm lấn và chèn ép dây thần kinh và tủy sống.
3.3. Chụp cộng hưởng từ (MRI)
MRI là phương pháp chẩn đoán hình ảnh chính xác nhất dành cho người bệnh thoát vị đĩa đệm, cho phép quan sát chi tiết cả cấu trúc của xương, đĩa đệm và dây thần kinh xung quanh. Ảnh chụp MRI có thể giúp bác sĩ chẩn đoán được tình trạng thoát vị ở cả những trường hợp mắc bệnh mà không có triệu chứng.
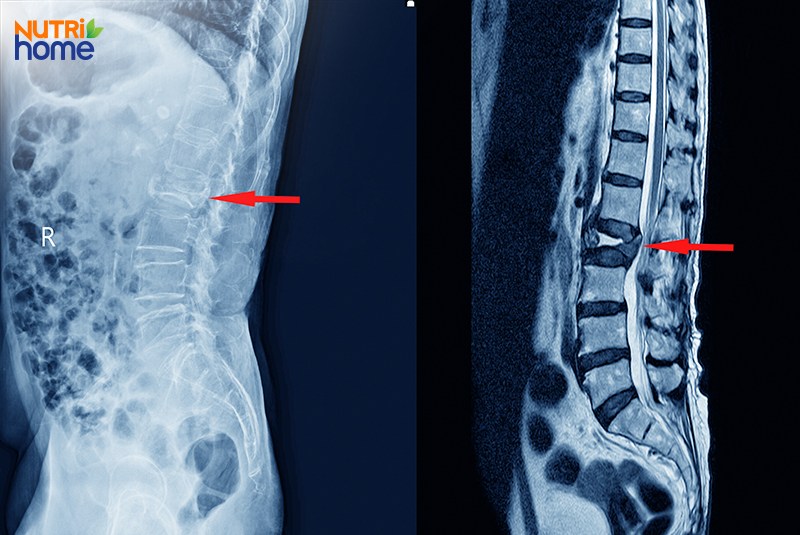
So sánh mức độ chi tiết của ảnh chụp X-quang (trái) và ảnh chụp MRI (phải) trong việc chẩn đoán hình ảnh đĩa đệm
Thoát vị đĩa đệm có nguy hiểm không?
Thoát vị đĩa đệm RẤT NGUY HIỂM bởi nếu không được điều trị kịp thời, bệnh có thể gây nên những biến chứng vô cùng nghiêm trọng, chẳng hạn như:
- Hội chứng đuôi ngựa (Cauda Equina Syndrome): Là biến chứng thoát vị đĩa đệm nguy hiểm nhất, xảy ra khi tình trạng thoát vị đĩa đệm chèn ép chùm rễ thần kinh đuôi ngựa – hệ trục thần kinh trải dài từ đốt sống L2 đến xương cùng; từ đó, gây mất kiểm soát chân, bàng quang, ruột, hậu môn và vùng đáy chậu.
- Cản trở sinh hoạt: Sự thoái hóa quá mức của đĩa đệm có thể khiến hai đốt sống cọ sát vào nhau, kích thích các phản ứng viêm. Trong khi đó, sự xâm lấn quá mức của đĩa đệm vào rễ thần kinh có thể gây sưng ở vùng lân cận. Cả hai tình trạng đều có thể khiến bạn đau đớn, gặp khó khăn trong việc di chuyển;
- Đau mãn tính: Thoát vị đĩa đệm thường gây đau, đặc biệt là ở vùng lưng hoặc cổ. Cơn đau có thể kéo dài và trở nên mãn tính nếu không được điều trị đúng cách và kịp thời.
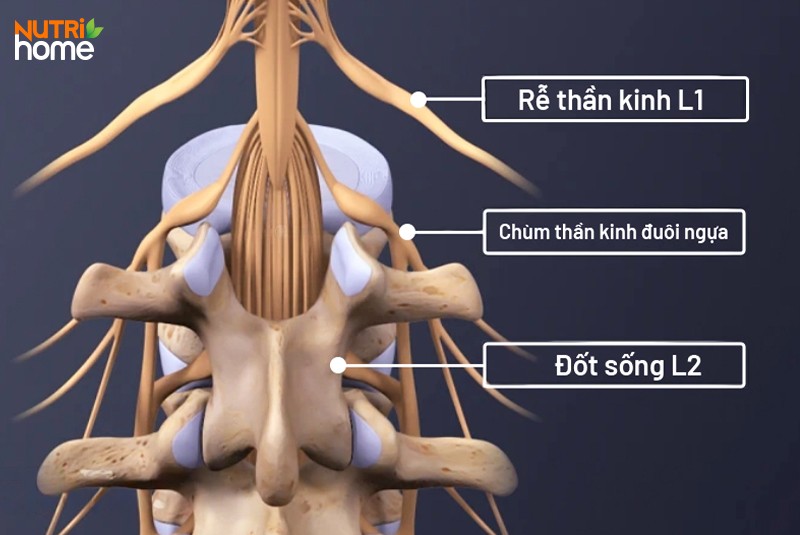
Minh họa chùm thần kinh đuôi ngựa – bộ phận kiểm soát chức năng vận động và cảm giác của chân, bàng quang, ruột, hậu môn, vùng đùi trong và đáy chậu
Thoát vị đĩa đệm có chữa được không?
Thoát vị đĩa đệm CÓ THỂ CHỮA ĐƯỢC. Theo các chuyên gia tại Trường Y khoa Harvard, cứ 10 người bị thoát vị đĩa đệm thì có đến 9 người thoát khỏi các cơn đau trong vòng 6 tháng, sau khi được áp dụng các phương pháp điều trị không phẫu thuật (uống thuốc, cải thiện chế độ sinh hoạt, tham gia các buổi vật lý trị liệu,…).
Lưu ý:
Tuy bệnh thoát vị đĩa đệm có thể chữa được; song, các biến chứng đến từ việc tổn thương rễ thần kinh do bệnh gây ra có thể để lại những hậu quả không thể khắc phục, khiến người bệnh phải sống cùng các cơn đau mãn tính đến suốt đời. Do đó, đối với người bệnh thoát vị đĩa đệm, việc phát hiện bệnh sớm và can thiệp kịp thời chính là điều kiện tiên quyết giúp nâng cao hiệu quả điều trị.
Cách chữa thoát vị đĩa đệm
Điều trị thoát vị đĩa đệm thường bao gồm việc áp dụng các phương pháp không phẫu thuật và phẫu thuật, tùy thuộc vào mức độ nghiêm trọng và các triệu chứng cụ thể của bệnh nhân. Cụ thể như sau:
1. Phương pháp không phẫu thuật
- Dùng thuốc:
- Thuốc giảm đau, chống viêm không steroid (NSAIDs);
- Thuốc giảm đau chứa steroid (prednisone, methylprednisolone);
- Thuốc an thần benzodiazepine liều thấp;
- Thuốc gây tê tiêm ngoài màng cứng chứa lidocain, dành cho người bệnh thoát vị đĩa đệm có triệu chứng viêm rễ thần kinh, gây đau mãn tính;
- Vật lý trị liệu: Là cách điều trị chính cho hầu hết người bệnh, đặc biệt là đối với những trường hợp bị thoát vị đĩa đệm có triệu chứng. Thông qua các bài tập vật lý trị liệu (giãn cơ, bấm huyệt, châm cứu, giác hơi, massage tại chỗ; liệu pháp nhiệt, điện cơ, siêu âm cơ,…), người bệnh sẽ được giảm đau, cải thiện độ linh hoạt và chức năng của cột sống;
- Điều chỉnh lối sống: Duy trì cân nặng khỏe mạnh, ăn uống khoa học và tránh hút thuốc lá có thể hỗ trợ quá trình chữa bệnh và giảm nguy cơ tái phát;
- Tập thể dục: Giúp tăng cường tuần hoàn máu, cải thiện sức mạnh cơ bắp để trợ lực tốt hơn cho cột sống; từ đó, giảm các triệu chứng đau. Người bệnh thoát vị có triệu chứng có thể bắt đầu tập thể dục với tần suất 2 lần / ngày, 10 phút / lần và duy trì thói quen này hàng ngày.
2. Phẫu thuật
- Phẫu thuật có thể được xem xét nếu các phương pháp điều trị khác không hiệu quả, hoặc khi người bệnh có các triệu chứng nghiêm trọng như yếu cơ, tê liệt, hoặc mất kiểm soát bàng quang và ruột;
- Là phương pháp điều trị cuối cùng được cân nhắc vì không phải lúc nào cũng mang lại kết quả tích cực. Bệnh nhân sau phẫu thuật có thể phải trải qua những cơn đau mãn tính và khiếm khuyết vĩnh viễn về thần kinh sau phẫu thuật;
- Các loại phẫu thuật điều trị thoát vị đĩa đệm có thể bao gồm:
- Phẫu thuật cắt bỏ phần đĩa đệm thoát vị (microdiscectomy);
- Phẫu thuật hợp nhất cột sống (spinal fusion).

Tập vật lý trị liệu theo sự giám sát của chuyên gia là cách chữa thoát vị đĩa đệm phổ biến
Cách chăm sóc bệnh nhân thoát vị đĩa đệm
Chăm sóc bệnh nhân thoát vị đĩa đệm là một nhiệm vụ đòi hỏi sự kiên nhẫn và hiểu biết về các cách quản lý các triệu chứng. Dưới đây là một số lưu ý cần biết khi chăm sóc người bệnh thoát vị đĩa đệm tại nhà mà bạn cần biết:
1. Quản lý đau
- Giúp bệnh nhân theo dõi và sử dụng thuốc đúng theo chỉ định của bác sĩ;
- Áp dụng liệu pháp giảm đau tại nhà (chườm lạnh, chườm nóng, massage,…) lên vùng đau để giảm viêm và cải thiện lưu thông máu.
2. Hỗ trợ người bệnh sinh hoạt
- Giúp bệnh nhân duy trì tư thế ngồi và đứng đúng để giảm áp lực lên cột sống;
- Hỗ trợ bệnh nhân trong việc nâng đồ vật nặng hoặc thực hiện các công việc nhà cần cúi người;
- Giúp đỡ người bệnh thực hiện các bài tập thể dục hoặc vật lý trị liệu được khuyến nghị bởi bác sĩ;
3. Thay đổi lối sống
- Khuyến khích và hỗ trợ bệnh nhân duy trì cân nặng khỏe mạnh thông qua chế độ ăn uống cân đối;
- Ưu tiên cho người bệnh ăn nhiều thực phẩm chứa chất chống oxy hóa (rau củ quả, đậu, hạt và ngũ cốc nguyên hạt); đồng thời, hạn chế tiêu thụ thực phẩm có tiềm năng gây viêm (thực phẩm nhiều đường, muối, chất béo bão hòa và cồn);
- Hỗ trợ bệnh nhân cai thuốc lá (nếu có hút).
4. Tạo môi trường sống thân thiện
- Sắp xếp lại đồ đạc trong nhà để giảm thiểu việc cúi hoặc rướn người không cần thiết;
- Sắm sửa các vật dụng hỗ trợ như ghế ngồi có lưng tựa thẳng, đệm ngả lưng phù hợp.
5. Tư vấn và hỗ trợ tâm lý
- Động viên tinh thần, lắng nghe và chia sẻ để giúp bệnh nhân giảm căng thẳng và lo lắng;
- Theo dõi sát sao sự tiến triển và phản ứng của bệnh nhân với các phương pháp điều trị;
- Hợp tác với bác sĩ và nhà vật lý trị liệu để điều chỉnh kế hoạch chăm sóc khi cần thiết.

Người bệnh thoát vị đĩa đệm cần nhận được nhiều sự giúp đỡ từ người chăm sóc
Cách phòng ngừa thoát vị đĩa đệm
Phòng ngừa thoát vị đĩa đệm chủ yếu liên quan đến việc duy trì sức khỏe cột sống và hệ cơ khớp xung quanh. Dưới đây là những biện pháp quan trọng giúp bạn phòng ngừa thoát vị đĩa đệm hiệu quả:
- Duy trì tư thế tốt khi ngồi: Cố gắng ngồi thẳng lưng, sử dụng ghế công thái học, đệm lót lưng và đảm bảo màn hình máy tính ở tầm nhìn thẳng,…
- Hạn chế ngồi quá lâu: Đứng dậy và đi lại sau mỗi 60 phút ngồi giúp giảm áp lực lên cột sống và đĩa đệm;
- Tránh nâng vật nặng sai cách: Khi nâng vật nặng, hãy cong đầu gối, sử dụng sức từ chân và tránh võng lưng khi nâng;
- Tăng cường cơ bắp: Thực hiện các bài tập nâng cao sức mạnh cơ thắt lưng, cơ bụng hoặc cơ lườn theo sự hướng dẫn của chuyên gia để trợ lực tốt hơn cho cột sống;
- Kiểm soát cân nặng: Duy trì cân nặng khỏe mạnh giúp giảm áp lực lên cột sống và giảm thiểu nguy cơ thoát vị đĩa đệm;
- Tránh hút thuốc: Tránh hút thuốc giúp duy trì lưu lượng máu lưu thông đến đĩa đệm, hỗ trợ làm chậm tiến trình thoái hóa đĩa đệm do tuổi tác.
- Chế độ ăn cân đối: Tiêu thụ một chế độ ăn giàu canxi, protein, vitamin D và vitamin C có thể giúp xương chắc khỏe, hỗ trợ cột sống;
- Ngủ đúng cách: Sử dụng nệm và gối ngủ công thái học (gối được thiết kế ôm sát theo đường cong tự nhiên của cột sống) để hỗ trợ cột sống trong lúc ngủ

Ngồi làm việc đúng tư thế là cách phòng ngừa thoát vị đĩa đệm hiệu quả
Nghi mắc thoát vị đĩa đệm: Khi nào đi khám bác sĩ?
Nếu nghi ngờ mắc bệnh thoát vị đĩa đệm, bạn nên đi khám bác sĩ ngay khi xuất hiện các dấu hiệu sau:
- Đau cột sống kéo dài: Cơn đau không thuyên giảm sau nghỉ ngơi và tự chăm sóc tại nhà; đặc biệt, cơn đau có thể nhói lên từng cơn khi bạn xoay hoặc cúi người;
- Đau lan xuống chân hoặc tay: Cảm giác đau, tê, hoặc yếu cơ lan ra từ cột sống xuống chân hoặc tay.
- Mất kiểm soát bàng quang hoặc ruột: Gặp khó khăn trong việc kiểm soát việc đi tiểu hoặc đại tiện.
Các triệu chứng kể trên có thể là dấu hiệu cảnh báo bệnh thoát vị đĩa đệm hoặc các vấn đề sức khỏe nghiêm trọng khác, cần được chẩn đoán và điều trị kịp thời.
Thoát vị đĩa đệm và những câu hỏi thường gặp
1. Bị thoát vị đĩa đệm có quan hệ được không?
Câu trả lời là “ĐƯỢC”. Bạn hoàn toàn có thể sinh hoạt tình dục trong khi bị thoát vị đĩa đệm, nhưng điều quan trọng là trước hết, bạn cần thảo luận với bác sĩ để hiểu rõ quan hệ tình dục sẽ ảnh hưởng như thế nào đối với sức khỏe đĩa đệm của bạn cả trong ngắn hạn và dài hạn. Sau đó, bạn cần chọn lọc tư thế quan hệ, cường độ quan hệ và tần suất quan hệ vừa phải để tránh làm cơn đau bùng phát, khó chịu hoặc làm trầm trọng thêm tình trạng bệnh.
Trong khi quan hệ, bạn nên tránh các động tác mạnh hoặc đột ngột có thể gây đau cột sống. Việc sử dụng đệm (gối) hoặc các dụng cụ hỗ trợ quan hệ có thể được khuyến khích để giúp bạn giảm tải áp lực lên cột sống. Nếu cảm thấy đau hoặc khó chịu, bạn nên ngừng quan hệ ngay lập tức; sau đó, thông báo cho đối tác về các giới hạn và cảm giác của bạn đang phải đối mặt để cùng nhau tìm ra cách quan hệ thoải mái và an toàn.
2. Thoát vị đĩa đệm có nên đi bộ không?
Người bệnh thoát vị đĩa đệm NÊN ĐI BỘ bởi đây là một hoạt động thể chất bổ ích, không chỉ giúp cải thiện lưu lượng máu, tăng cường sự dẻo dai cho hệ cơ xương khớp, mà còn có thể giúp bạn cải thiện tâm trạng. Không những thế, trong khi đi bộ, cơ thể sẽ giải phóng ra endorphin – một loại hóc-môn được chứng minh có tác dụng giảm đau hiệu quả, giúp người bệnh cải thiện các triệu chứng đau lưng và nâng cao chất lượng cuộc sống trong thời gian điều trị bệnh.

Người bệnh thoát vị đĩa đệm nên đi bộ để tăng cường sức khỏe tổng thể
3. Bị thoát vị đĩa đệm có nên nằm nhiều không?
Người bị thoát vị đĩa đệm KHÔNG NÊN nằm nhiều bởi vì thói quen này không phải lúc nào cũng tốt cho sức khỏe. Cụ thể:
- Trong giai đoạn đau lưng cấp tính:
- Nằm nghỉ có thể giúp giảm bớt áp lực lên cột sống và giảm đau. Tuy nhiên, điều này chỉ nên kéo dài trong 1 hoặc 2 ngày.
- Nếu nằm lâu hơn (từ 3 ngày trở lên), bạn có thể bị thoái hóa cơ bắp, cứng khớp và làm suy yếu tính linh hoạt của cột sống.
- Không những thế, nằm quá lâu cũng có thể gây ra vấn đề khác như huyết áp thấp hoặc khó khăn trong việc lưu thông máu.
- Sau giai đoạn đau cấp tính: Việc duy trì hoạt động nhẹ nhàng và tập luyện thường xuyên chính là “chìa khóa” để cải thiện sức mạnh và độ linh hoạt cho đĩa đệm.
Như vậy, để hỗ trợ điều trị bệnh thoát vị đĩa đệm, bạn cần cân nhắc cẩn thận giữa lợi ích của việc nghỉ ngơi với việc tham gia các hoạt động thể chất. Trong mọi trường hợp, việc tham khảo ý kiến của bác sĩ là điều cần thiết trước khi bạn đưa ra quyết định có nên nằm nhiều hay không.
Trên đây là những thông tin hữu ích về bệnh thoát vị đĩa đệm mà bạn cần lưu tâm. Hy vọng thông qua bài viết, bạn đã có cái nhìn toàn diện hơn về căn bệnh này; đồng thời, biết cách bảo vệ cột sống của mình một cách tốt nhất.
Nếu bạn đang có nhu cầu tầm soát hoặc lên kế hoạch điều trị thoát vị đĩa đệm, hãy liên hệ ngay đến chuyên khoa Cơ – Xương – Khớp trực thuộc Hệ thống Bệnh viện Đa khoa Tâm Anh thông qua số hotline 093 180 6858 – 028 7102 6789 (TP.HCM) hoặc 024 7106 6858 – 024 3872 3872 (Hà Nội) để được tư vấn kịp thời.
Tóm lại, thoát vị đĩa đệm không chỉ gây ảnh hưởng đến sức khỏe thể chất mà còn ảnh hưởng đến chất lượng cuộc sống hàng ngày của người bệnh. Do đó, việc tìm hiểu sâu và áp dụng các biện pháp phòng ngừa cũng như điều trị phù hợp là điều vô cùng cần thiết. Chúc bạn thật nhiều sức khỏe!












