Mở cửa 7h30 - 17h00 / T2 - CN xuyên trưa
Ung thư thực quản là loại ung thư phổ biến hàng thứ 8 trên thế giới. Nguy hiểm hơn, biểu hiện của ung thư thực quản thường không rõ ràng, dẫn đến phát hiện bệnh muộn và làm giảm hiệu quả điều trị. Vậy, ung thư thực quản là bị bệnh gì? Dấu hiệu của ung thư thực quản ra sao? Hãy cùng Trung tâm Dinh dưỡng Nutrihome tìm hiểu ngay trong bài viết sau.

Ung thư thực quản là tình trạng gì?
Ung thư thực quản là tình trạng các tế bào tại lớp niêm mạc (lớp trong cùng) của thực quản phát triển bất thường, mất kiểm soát và hình thành khối u ác tính (có di căn). Thực quản là ống dẫn thức ăn dài khoảng 25-30cm, nối từ hầu họng xuống dạ dày, giữ vai trò quan trọng trong quá trình nuốt và tiêu hóa.
Tế bào ung thư tại thực quản hình thành khi các tế bào lót bên trong thực quản bị tổn thương DNA, dẫn đến mất kiểm soát trong quá trình phân chia. Thay vì chết theo chu kỳ tự nhiên, các tế bào này liên tục sinh sôi bất thường, tạo thành khối u ác tính.
Khi các tế bào ung thư phát triển trong lòng thực quản, chúng có thể gây hẹp, tắc nghẽn hoặc xâm lấn vào các mô lân cận. Nếu không được phát hiện và điều trị kịp thời, ung thư có thể lan rộng (di căn) đến các cơ quan khác như hạch bạch huyết, gan, phổi hoặc xương.
Ung thư thực quản thường tiến triển âm thầm trong giai đoạn đầu, dễ bị bỏ qua. Loại ung thư này phổ biến hơn ở nam giới so với nữ giới. Theo số liệu thống kê, mỗi năm trên thế giới có khoảng 500.000 đến trên 600.000 ca ung thư thực quản mới được phát hiện. Tỷ lệ mắc bệnh chuẩn hóa theo độ tuổi là 6,3 trên 100.000 người và tỷ lệ tử vong chuẩn hóa theo độ tuổi là 5,6 trên 100.000 người.
Riêng tại Hoa Kỳ, tổng số ca mới mắc ung thư thực quản chiếm khoảng 1.1% tổng số ca ung thư được phát hiện mỗi năm. Tuy nhiên, số trường hợp tử vong do ung thư thực quản lại chiếm 2.6% tổng số ca tử vong vì ung thư mỗi năm. Điều này cho thấy, ung thư thực quản là bệnh lý nguy hiểm với tỷ lệ tử vong cao nếu chẩn đoán muộn.
Ở Việt Nam, ung thư thực quản tương đối phổ biến, là loại ung thư phổ biến thứ 6 ở nam giới. Tỷ lệ mắc bệnh chuẩn hóa theo tuổi (ASIR) tại Việt Nam là 2,8 trên 100.000 người và tỷ lệ tử vong chuẩn hóa theo tuổi (ASMR) là 2,7 trên 100.000 người.
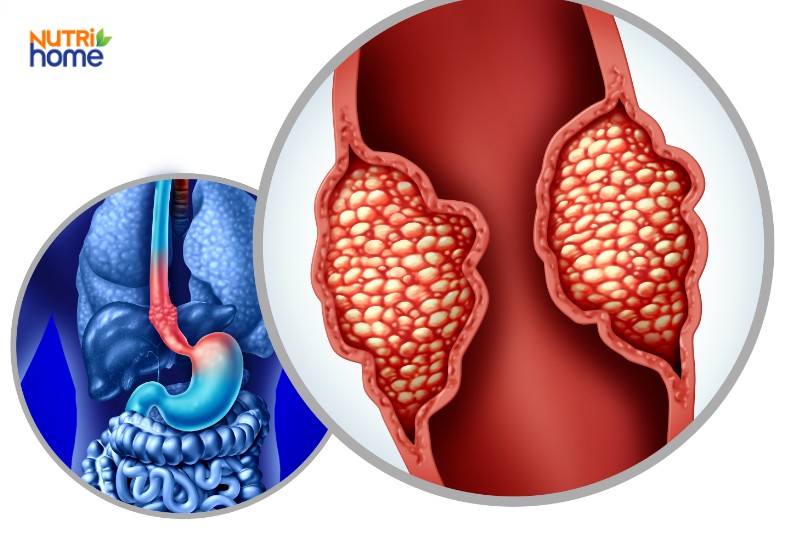
Minh họa các tế bào tại lớp niêm mạc của thực quản phát triển bất thường, tạo thành khối u ác tính (ung thư)
Ung thư thực quản được phân thành hai loại chính dựa trên loại tế bào ác tính và vị trí khởi phát trong ống tiêu hóa:
Ngoài ra, còn một số loại hiếm hơn như ung thư tế bào nhỏ, lymphoma, sarcoma… nhưng chiếm tỷ lệ rất thấp (<1%).
Ở giai đoạn sớm, triệu chứng của ung thư thực quản thường tiến triển âm thầm, không có biểu hiện rõ ràng. Một số người có thể cảm thấy khó chịu nhẹ khi nuốt, nghẹn khi ăn thức ăn rắn hoặc giảm cảm giác ngon miệng. Tuy nhiên, những triệu chứng này dễ bị bỏ qua hoặc nhầm lẫn với bệnh lý thực quản thông thường.
Khi bước sang giai đoạn tiến triển, các dấu hiệu trở nên rõ rệt hơn. Người bệnh thường gặp tình trạng khó nuốt tăng dần, từ thức ăn rắn đến lỏng, do khối u gây hẹp lòng thực quản. Ngoài ra, còn có thể xuất hiện các triệu chứng như:
Phát hiện sớm các dấu hiệu của ung thư thực quản đóng vai trò quan trọng giúp tăng hiệu quả điều trị và cải thiện tiên lượng sống cho người bệnh. Nếu xuất hiện triệu chứng nghi ngờ, cần đến bệnh viện để thăm khám và nội soi tiêu hóa kịp thời.

Ung thư thực quản có thể gây khó chịu khi nuốt
Ung thư thực quản không hình thành ngẫu nhiên mà thường liên quan đến nhiều yếu tố nguy cơ tích lũy theo thời gian. Trong đó, hai nguyên nhân phổ biến nhất là:
Ngoài ra, một số yếu tố nguy cơ khác gồm:
Hiểu rõ các yếu tố nguy cơ giúp chủ động phòng ngừa bằng cách thay đổi lối sống, kiểm soát bệnh lý nền và tầm soát sớm nếu thuộc nhóm nguy cơ cao.
Ung thư thực quản có thể di truyền, nhưng hiếm gặp và không phải là nguyên nhân chính trong hầu hết các trường hợp. Phần lớn các trường hợp ung thư thực quản là do đột biến DNA mắc phải trong suốt đời người, đến từ các yếu tố môi trường và lối sống như hút thuốc, uống rượu, béo phì, chế độ ăn thiếu lành mạnh hoặc tiền sử trào ngược dạ dày kéo dài. Những yếu tố này tác động lặp đi lặp lại lên niêm mạc thực quản, dẫn đến tổn thương và nguy cơ ung thư tăng dần theo thời gian.
Tuy nhiên, theo hướng ngược lại, di truyền vẫn đóng một vai trò nhất định trong việc góp phần gây ung thư thực quản. Nếu trong gia đình có người thân trực hệ (như cha mẹ, anh chị em ruột) từng mắc ung thư thực quản hoặc ung thư đường tiêu hóa, nguy cơ mắc bệnh có thể tăng cao hơn so với người không có tiền sử gia đình. Tóm lại, dù yếu tố di truyền chỉ chiếm tỷ lệ nhỏ, nhưng nếu bạn có người thân từng mắc bệnh, nên chủ động thăm khám định kỳ và điều chỉnh lối sống để phòng ngừa sớm.

Hút thuốc lá là nguyên nhân hàng đầu gây ung thư thực quản
Hệ thống TNM được sử dụng để phân chia các giai đoạn của ung thư thực quản, giúp đánh giá mức độ tiến triển của bệnh và xây dựng phác đồ điều trị phù hợp. Trong đó:
Dưới đây là đặc điểm của 4 giai đoạn ung thư thực quản theo hệ thống TNM:
Việc xác định đúng giai đoạn giúp lựa chọn chiến lược điều trị tối ưu như phẫu thuật, hóa trị, xạ trị hoặc phối hợp đa mô thức.
Để xác định chính xác ung thư thực quản, bác sĩ thường kết hợp nhiều phương pháp chẩn đoán nhằm đánh giá vị trí, mức độ xâm lấn và khả năng di căn của khối u, trong đó bao gồm:
Việc chẩn đoán đầy đủ giúp bác sĩ lựa chọn phương pháp điều trị phù hợp và tiên lượng chính xác hơn cho người bệnh.
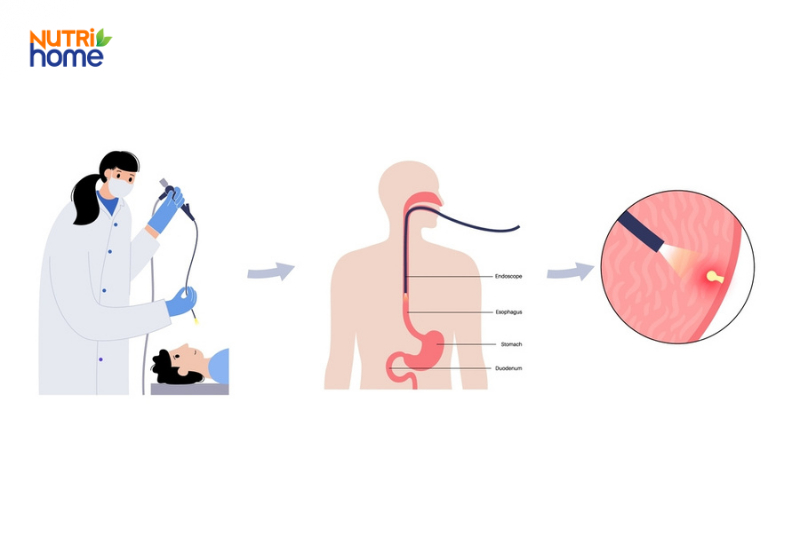
Ung thư thực quản có thể được phát hiện thông qua nội soi
Ung thư thực quản có thể được chữa khỏi nếu phát hiện ở giai đoạn sớm và được điều trị đúng cách. Khi khối u chưa xâm lấn sâu hay di căn, người bệnh có thể được điều trị khỏi bằng phẫu thuật, nội soi can thiệp kết hợp việc dùng thuốc theo chỉ định. Tuy nhiên, phần lớn trường hợp được phát hiện ở giai đoạn muộn, việc điều trị chủ yếu nhằm kiểm soát triệu chứng, kéo dài thời gian sống và cải thiện chất lượng sống.
Ung thư thực quản giai đoạn I–II hoặc một số trường hợp giai đoạn III có thể được chỉ định phẫu thuật. Bác sĩ sẽ tiến hành cắt bỏ đoạn thực quản có u, kèm nạo hạch và tái tạo lại niêm mạc thực quản bằng thành ống dạ dày hoặc một đoạn ruột non. Tùy vị trí khối u, có thể áp dụng kỹ thuật phẫu thuật Ivor Lewis (ngực–bụng) hoặc McKeown (ngực–bụng–cổ), đảm bảo loại bỏ toàn bộ tổn thương và phục hồi chức năng nuốt.
Trong điều trị ung thư thực quản, hóa – xạ trị có thể dùng trước mổ để giảm kích thước khối u, giúp phẫu thuật dễ dàng hơn (gọi là tân hỗ trợ), hoặc dùng sau mổ để tiêu diệt tế bào ung thư còn sót. Với những trường hợp không còn khả năng phẫu thuật, hóa – xạ trị là lựa chọn chính giúp kiểm soát bệnh và kéo dài thời gian sống.
Ở giai đoạn tiến xa hoặc di căn, ung thư thực quản có thể đáp ứng tốt với thuốc nhắm trúng đích như trastuzumab (với HER2 dương tính) hoặc thuốc miễn dịch như nivolumab, pembrolizumab (PD-1/PD-L1). Các thuốc này giúp ức chế cơ chế “ẩn mình” của tế bào ung thư trước hệ miễn dịch, từ đó kéo dài thời gian sống và cải thiện chất lượng cuộc sống người bệnh.
Trong giai đoạn muộn, khi khối u chèn ép gây nghẹt thực quản, ung thư thực quản có thể được kiểm soát tạm thời bằng cách đặt stent để mở rộng lòng thực quản, đốt laser, áp lạnh hoặc chiếu xạ trong lòng để giảm triệu chứng khó nuốt. Đây là các biện pháp giúp người bệnh duy trì ăn uống và giảm đau trong quá trình chăm sóc giảm nhẹ.
Trung bình, tiên lượng sống còn sau 5 năm của người bệnh ung thư thực quản thường rơi vào khoảng 20%. Tuy nhiên trên thực tế, tiên lượng này có thể dao động trong khoảng từ 5-47% tùy vào thời điểm phát hiện bệnh. Nhìn chung, khi phát hiện sớm (lúc khối u còn nhỏ), tỷ lệ sống còn sau 5 năm có thể cao hơn.

Chẩn đoán và điều trị sớm giúp cải thiện tiên lượng sống cho người bệnh ung thư thanh quản
Để giảm nguy cơ mắc ung thư thực quản, người bệnh cần chủ động điều chỉnh lối sống và kiểm soát tốt các yếu tố nguy cơ. Dưới đây là những biện pháp khoa học, cần được thực hiện:
Song song đó, việc xây dựng chế độ ăn uống và sinh hoạt lành mạnh cũng góp phần quan trọng:
Nếu bạn đang gặp các dấu hiệu nghi ngờ như khó nuốt, nghẹn khi ăn, đau rát sau xương ức, sụt cân không rõ nguyên nhân… thì không nên chủ quan, vì đây có thể là biểu hiện sớm của ung thư thực quản. Lúc này, người bệnh có thể cân nhắc đến Trung tâm Nội soi & Phẫu thuật Nội soi Tiêu hóa thuộc Hệ thống Bệnh viện Đa khoa Tâm Anh để được thăm khám và nội soi chuyên sâu.
Trung tâm quy tụ đội ngũ bác sĩ đầu ngành trong lĩnh vực tiêu hóa – nội soi, giàu kinh nghiệm trong phát hiện sớm và xử lý các tổn thương niêm mạc thực quản. Đặc biệt, trung tâm ứng dụng hệ thống nội soi không đau thế hệ mới Olympus Evis X1 CV-1500, tích hợp trí tuệ nhân tạo (AI), có khả năng phóng đại hình ảnh niêm mạc lên đến 145 lần, giúp phát hiện cả những tổn thương rất nhỏ hoặc tổn thương tiền ung thư mà phương pháp truyền thống dễ bỏ sót.

Hệ thống máy nội soi Olympus Evis X1 CV-1500 được sử dụng tại Hệ thống BVĐK Tâm Anh
Nhờ khả năng phát hiện chính xác và toàn diện, bác sĩ có thể xây dựng phác đồ điều trị cá nhân hóa, giúp can thiệp tận gốc, nâng cao hiệu quả điều trị, kéo dài thời gian sống và cải thiện chất lượng sống cho người bệnh. Để đặt lịch thăm khám và điều trị tại Hệ thống Bệnh viện Đa khoa Tâm Anh, bạn vui lòng liên hệ 093 180 6858 – 028 7102 6789 (TP.HCM) hoặc 024 7106 6858 – 024 3872 3872 (Hà Nội).
Tóm lại, phát hiện sớm và điều trị kịp thời là yếu tố quyết định trong việc cải thiện tiên lượng cho người mắc ung thư thực quản. Nếu bạn đang gặp triệu chứng nghi ngờ hoặc có yếu tố nguy cơ, hãy chủ động thăm khám tại cơ sở y tế uy tín để được tư vấn, chẩn đoán và xây dựng phác đồ điều trị tối ưu.